MinistÃĻre de la SantÃĐ et des Services sociaux
Information pour les professionnels de la santÃĐ
Vaccins
Rage : vaccin contre la rage
Composition
Deux vaccins inactivés contre la rage sont distribués au Canada :
- Imovax Rage (Sanofi Pasteur);
- RabAvert (Bavarian Nordic).
Il s’agit de vaccins lyophilisés préparés à partir du virus de la rage cultivé sur des cellules diploïdes humaines (Imovax Rage) ou sur des cellules d’embryon de poulet purifiées (RabAvert).
Chaque dose d’Imovax Rage reconstitué contient :
- au moins 2,5 UI d’antigène du virus de la rage (souche WISTAR PM/WI 38 1503â3M);
- moins de 100 mg d’albumine humaine, moins de 150 µg de néomycine et 20 µg de rouge de phénol;
- le diluant composé d’eau stérile.
Chaque dose de RabAvert reconstitué contient :
- au moins 2,5 UI d’antigène du virus de la rage (souche Flury LEP);
- moins de 12 mg de polygéline (gélatine bovine), moins de 0,3 mg d’albumine sérique humaine, moins de 1 µg de néomycine, moins de 0,02 µg de chlortétracycline, moins de 0,002 µg d’amphotéricine B, moins de 0,003 µg d’ovalbumine (protéine du blanc d’œuf);
- le diluant composé d’eau stérile.
Présentation
- Imovax Rage :
- Fiole unidose de vaccin lyophilisé et seringue unidose de 1 ml de diluant.
- Le vaccin lyophilisé peut varier du beige rosé au jaune orangé.
- Le vaccin reconstitué a l’aspect d’une solution transparente, ou légèrement opalescente, dont la couleur peut aller du rouge au rouge violacé.
- RabAvert :
- Fiole unidose de vaccin lyophilisé et seringue unidose de 1 ml de diluant.
- Le vaccin lyophilisé est de couleur blanche.
- Le vaccin reconstitué a l’aspect d’une solution incolore claire ou légèrement opaque.
Indications
Préexposition
 |
Vacciner les groupes suivants :
|
Postexposition
 |
Vacciner les personnes ayant eu une exposition significative à une source potentiellement rabique. Une exposition significative est une morsure, une griffure ou un contact de la salive ou du LCR d’un mammifère potentiellement rabique avec une plaie fraîche (ayant saigné ou suinté depuis moins de 24 heures) ou avec une muqueuse. L’évaluation de l’exposition de même que l’administration de la PPE, lorsque cette dernière est indiquée, devraient être faites avec diligence. Il n’est généralement pas indiqué d’administrer la PPE si l’exposition est survenue depuis plus de 12 mois. Le lavage de la plaie est l’une des méthodes les plus efficaces pour prévenir la rage :
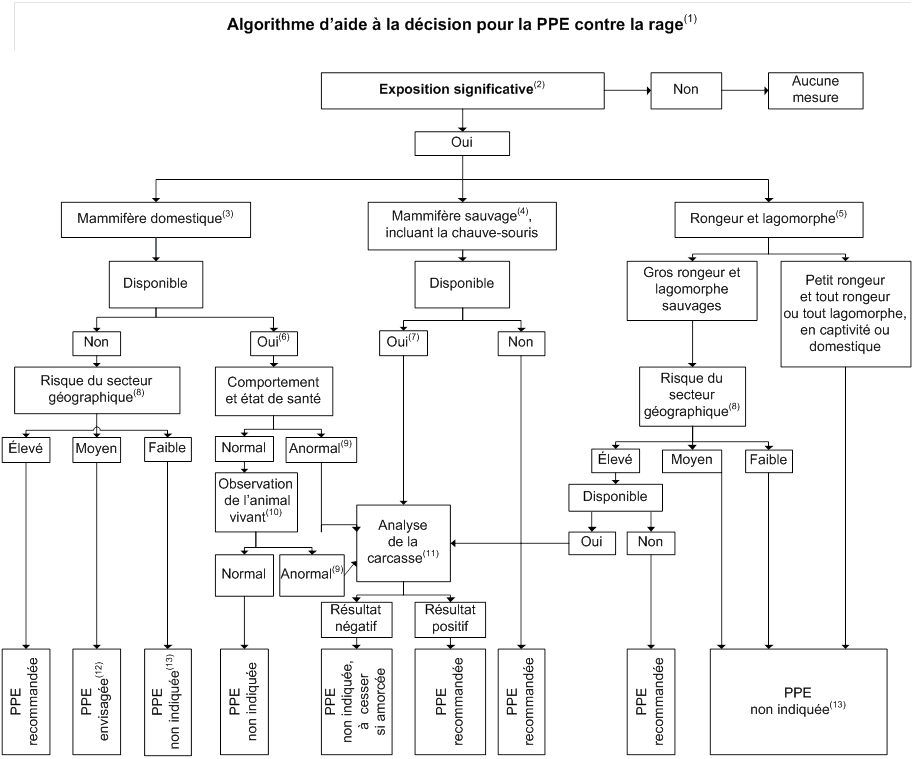
|
Pour des renseignements additionnels, voir le Guide d’intervention visant la prévention de la rage humaine ![]() .
.
Contreâindications
Préexposition
Anaphylaxie suivant l’administration d’une dose antérieure du même vaccin ou d’un autre produit ayant un composant identique, incluant les œufs (RabAvert).
La personne qui a déjà présenté une telle réaction devrait être dirigée vers une clinique spécialisée qui évaluera son allergie et déterminera, si possible, le composant à l’origine de sa réaction afin qu’elle ait la vaccination la plus complète possible.
Postexposition
Aucune contreâindication.
Précautions
Voir Vaccinologie pratique, Précautions.
Interactions
La réponse immunitaire au vaccin peut être inhibée par l’administration simultanée des RIg si ces dernières dépassent la dose recommandée.
Les voyageurs à qui l’on administre le vaccin en préexposition par voie ID doivent avoir terminé leur vaccination avant de prendre de la chloroquine. À noter qu’aucun délai n’est à respecter si le vaccin est administré en préexposition par voie IM.
Interchangeabilité
Les VCCOE sont considérés comme interchangeables. Ces vaccins sont nombreux et ils peuvent être inscrits dans un carnet de vaccination selon leur nom commercial ou selon le type de cellules utilisées pour la multiplication du virus.
Les listes suivantes sont fournies à titre informatif et ne sont pas exhaustives :
- Noms commerciaux : BioRab, Imovax Rage, Lyssavac N, RabAvert, Rabdomune, Rabies Vero, Rabipur, Rabivac, Rasilvax, Vaxirab, Verorab.
- Noms selon le type de cellules : vaccins cultivés sur cellules diploïdes humaines (HDCV), sur cellules Vero purifiées (PVRV), sur cellules d’embryon de poulet purifiées (PCECV), sur cellules d’œuf de canard embryonné purifiées (PDEV), sur cellules de rein de hamster purifiées (PHKCV).
Recherche d’anticorps
Après la vaccination
Préexposition
Doser les anticorps de 2 à 4 semaines après l’administration de la 3e dose chez les personnes immunodéprimées.
Doser les anticorps tous les 2 ans chez les personnes qui courent un risque persistant d’exposition occulte (ex. : vétérinaire en région endémique). Il n’est pas recommandé de doser les anticorps pour les voyageurs en région endémique s’ils ne courent pas de risque persistant d’exposition occulte.
Doser les anticorps tous les 6 mois chez les personnes qui manipulent le virus vivant.
Dans tous les cas, si le titre d’anticorps est inférieur à 0,5 Ul/ml, administrer 1 dose additionnelle de vaccin par voie IM ou 1 dose additionnelle de vaccin par voie ID.
Postexposition
Doser les anticorps de 2 à 4 semaines après la fin de la série vaccinale chez les personnes immunodéprimées (voir Administration, Postexposition, Personnes déjà immunisées et Personnes non immunisées).
Si le titre d’anticorps est inférieur à 0,5 UI/ml, administrer 1 dose additionnelle de vaccin par voie IM.
Manifestations cliniques après la vaccination
Voir Manifestations cliniques, Présentation des manifestations cliniques.
Risque attribuable au vaccin
Aucune donnée sur le RAV n’est disponible.
Manifestations cliniques observées
| Fréquence | Réactions locales | Réactions systémiques |
|---|---|---|
| Dans la majorité des cas (50 % ou plus) |
Douleur |
s.o. |
| Très souvent (10 à 49 %) |
s.o. |
Nausées |
| Souvent (1 à 9 %) |
Prurit |
Malaise général |
| Rarement (1 à 9 sur 10 000) |
s.o. |
Réactions allergiques (bronchospasme, œdème, anaphylaxie) |
On observe moins de réactions systémiques après l’administration du vaccin par voie ID, mais un peu plus de réactions locales.
Administration
Administrer le vaccin le plus rapidement possible après sa reconstitution ou au plus tard dans les 6 à 8 heures après en le conservant entre 2 et 8 â°C.
Administrer le contenu du format unidose par voie IM.
Le vaccin peut être administré par voie ID en préexposition. Le tiers supérieur du bras est le site privilégié.
Préexposition
La vaccination préexposition peut se faire par voie ID ou par voie IM.
| Visite | Intervalle | Précisions |
|---|---|---|
|
Pour connaître les indications de la recherche sérologique d’anticorps après la vaccination, voir Recherche d’anticorps après la vaccination, Préexposition. |
||
| 1 |
Jour 0 |
Administrer 2 doses de 0,1 ml par voie ID à des sites différents OU 1 dose de 1 ml par voie IM |
| 2 |
Jour 7 |
Administrer 2 doses de 0,1 ml par voie ID à des sites différents OU 1 dose de 1 ml par voie IM Intervalle minimal : 7 jours entre les 1re et 2e doses |
| 3 |
Jour 21 à 28 |
Cette dose est administrée seulement aux personnes immunodéprimées Administrer 2 doses de 0,1 ml par voie ID à des sites différents OU 1 dose de 1 ml par voie IM Intervalle minimal : 14 jours entre les 2e et 3e doses |
Postexposition
Personnes déjà immunisées
Les personnes déjà immunisées doivent recevoir d'autres doses de vaccin à la suite d'une exposition significative.
Une personne est considérée comme déjà immunisée si elle a reçu une série vaccinale complète en préexposition ou en postexposition avec un VCCOE ou si elle a déjà eu un titre d’anticorps égal ou supérieur à 0,5 UI/ml.
Si une nouvelle exposition survient moins de 3 mois après l’administration d’une série vaccinale complète en postexposition, un traitement des plaies est requis; le vaccin et les RIg ne sont alors pas indiqués.
Si une nouvelle exposition survient 3 mois ou plus après l’administration d’une série vaccinale complète en postexposition, il faut suivre le calendrier pour les personnes déjà immunisées contre la rage.
| Dose | Intervalle | Précisions |
|---|---|---|
|
Chez les personnes immunodéprimées, doser les anticorps de 2 à 4 semaines après l’administration de la 2e dose (voir Recherche d’anticorps après la vaccination, Postexposition). Les personnes immunodéprimées doivent recevoir les RIg, même si elles ont déjà été immunisées. |
||
| 1 |
Jour 0 |
Il n’y a aucun âge minimal Les RIg ne sont pas indiquées chez une personne immunocompétente qui a déjà reçu une série vaccinale complète en préexposition ou au moins 2 doses de vaccin en postexposition |
| 2 |
Jour 3 |
Cet intervalle est considéré comme l’intervalle minimal. Un intervalle plus long n’empêche pas l’atteinte d’un taux d’anticorps protecteur, mais il doit être évité parce qu’il peut retarder l’atteinte d’un tel titre d’anticorps |
Personnes non immunisées
Une personne est considérée comme non immunisée si elle n’a pas reçu une série vaccinale complète en préexposition ou en postexposition avec un VCCOE. Ainsi, une personne qui aurait reçu 3 doses de vaccin en postexposition aux jours 0, 3 et 7, avec ou sans RIg, et chez qui la vaccination aurait été cessée serait considérée comme non immunisée.
| Dose | Intervalle | Précisions |
|---|---|---|
|
Ces intervalles sont considérés comme des intervalles minimaux. Ainsi, si la 2e dose est administrée au jour 5, la 3e dose sera administrée au jour 9 et la 4e dose le sera au jour 16. Des intervalles plus longs n’empêchent pas l’atteinte d’un taux d’anticorps protecteur, mais ils doivent être évités parce qu’ils peuvent retarder l’atteinte d’un tel titre d’anticorps. |
||
| 1 |
Jour 0 |
Il n’y a aucun âge minimal Les RIg doivent être administrées dans des sites différents du vaccin. Elles ne sont pas indiquées si l’administration de la 1re dose de vaccin remonte à 8 jours ou plus |
| 2 |
Jour 3 |
Intervalle minimal : 3 jours entre les 1re et 2e doses |
| 3 |
Jour 7 |
Intervalle minimal : 4 jours entre les 2e et 3e doses |
| 4 |
Jour 14 |
Intervalle minimal : 7 jours entre les 3e et 4e doses |
| 5 |
Jour 28 |
Cette dose est administrée seulement aux personnes immunodéprimées Intervalle minimal : 14 jours entre les 4e et 5e doses Doser les anticorps de 2 à 4 semaines après l’administration de la 5e dose (voir Recherche d’anticorps après la vaccination, Postexposition). Si le titre d’anticorps est inférieur à 0,5 UI/ml, administrer 1 dose additionnelle de vaccin par voie IM |
Calendrier postexposition commencé à l’étranger
Plusieurs calendriers postexposition avec des VCCOE (voir Interchangeabilité) sont considérés comme valides par l’OMS :
- Personnes non immunisées :
- par voie IM :
- 1 dose aux jours 0, 3, 7 et 14;
- 1 dose aux jours 0, 3, 7, 14 et 30;
- 2 doses au jour 0, puis 1 dose aux jours 7 et 21.
- par voie ID : 2 doses de 0,1 ml aux jours 0, 3, 7 et 28.
- par voie IM :
- Personnes déjà immunisées par voie IM ou ID : 1 dose aux jours 0 et 3.
Si la personne a commencé une PPE selon un calendrier reconnu par l’OMS, mais ne l’a pas complétée, poursuivre la PPE selon le calendrier postexposition du PIQ.
Si la personne a complété sa PPE avec un calendrier de vaccination reconnu par l’OMS, considérer les doses reçues comme valides. Aucune autre intervention n’est recommandée.
Réponse au vaccin
Immunogénicité
Les anticorps sont décelables 7 jours après la 1re dose de vaccin.
En préexposition, 3 doses de vaccin administrées par voie IM sur une période de 21 à 28 jours induisent un titre d’anticorps protecteur (≥ 0,5 UI/ml) chez 100 % des personnes vaccinées de tous les groupes d’âge.
La vaccination par voie ID a la même immunogénicité que celle par voie IM, et 100 % des personnes en bonne santé obtiennent un titre d’anticorps protecteur (≥ 0,5 UI/ml).
Chez les personnes en bonne santé, peu importe leur âge, le titre d’anticorps protecteur peut être atteint le 14e jour d’une 1re série vaccinale postexposition, avec ou sans administration simultanée des RIg.
L’administration de 4 doses de vaccin en postexposition chez les personnes non immunisées induit une réponse immunitaire adéquate pour neutraliser le virus de la rage. Par mesure de prudence, une 5e dose est recommandée pour les personnes immunodéprimées.
L’administration d’une dose de rappel amène une réponse anamnestique et un titre d’anticorps protecteur chez 100 % des personnes ayant complété une vaccination, en pré ou en postexposition.
De plus, le taux d’anticorps demeure ≥ 0,5 UI/ml chez 100 % de ces personnes après 1 an et chez plus de 96 % après 10 ans.
Efficacité
Selon l’OMS, les calendriers accélérés de vaccination contre la rage en préexposition, soit l’administration de 2 doses de 0,1 ml par voie ID à des sites différents ou l’administration de 1 dose de 1 ml par voie IM aux jours 0 et 7, sont tous les deux considérés comme efficaces.
L’efficacité de la PPE (vaccin et RIg) est pratiquement de 100 %. Aucun échec n’a été signalé au Canada, aux ÉtatsâUnis ou en Europe de l’Ouest depuis l’utilisation des vaccins préparés sur culture cellulaire et des RIg.
Dans les pays en voie de développement, les très rares échecs signalés sont liés à l’administration tardive du traitement, à la désinfection insuffisante des plaies, à l’administration du vaccin dans un site inadéquat (ex. : muscle dorsofessier) ou à l’administration incorrecte des immunoglobulines.
Aucun échec n’est associé à la nonâadministration d’une 5e dose de vaccin.
DerniÃĻre mise à jour : 29 février 2024
