MinistÃĻre de la SantÃĐ et des Services sociaux
Information pour les professionnels de la santÃĐ
Vaccins
HB : vaccin contre l'hÃĐpatite B
Composition
Trois vaccins inactivés contre l’hépatite B sont distribués au Canada :
- EngerixâB (GSK);
- Recombivax HB (Merck);
- PREHEVBRIO (VBI Vaccines inc.).
Engerix-B et Recombivax HB sont faits à partir de l’AgHBs. L’AgHBs est produit par une levure (Saccharomyces cerevisiæ) qui, après la recombinaison génétique, contient le gène codant pour l’AgHBs. Cette levure produit de l’AgHBs à l’état pur, mais pas de virus entier. PREHEVBRIO est préparé par technologie recombinante sur cellules ovariennes de hamster produisant la structure complète incluant les parties petite (S), moyenne (pré-S2) et grande (pré-S1) de l’antigène AgHBs.
Chaque dose d’EngerixâB contient :
- 20 µg/ml d’AgHBs;
- 0,5 mg/ml d’hydroxyde d’aluminium;
- une solution tampon saline phosphatée.
Chaque dose de Recombivax HB contient :
- 10 µg/ml ou 40 µg/ml d’AgHBs;
- 0,5 mg/ml d’hydroxyphosphate d’aluminium;
- 70 µg/ml de borate de sodium, moins de 1 % de protéines de levure et moins de 15 µg/ml de formaldéhyde;
- une solution de 9,0 mg/ml de chlorure de sodium.
Chaque dose de PREHEVBRIO contient :
- 10 µg/ml d’AgHBs, sous forme de S, de pré-S2 et de pré-S1 (83 %, 11 % et 6 % respectivement);
- 0,5 mg/ml d’hydroxyde d’aluminium hydraté;
- 23 mg de sodium;
- 39 mg de potassium;
- De l’eau.
Présentation
- EngerixâB :
- Seringue unidose de 0,5 ml ou de 1 ml.
- Recombivax HB :
- Fiole unidose de 0,5 ml ou de 1 ml (10 µg/ml d’AgHBs)
- Fiole unidose de 1 ml (40 µg/ml d’AgHBs).
- PREHEVBRIO :
- Fiole unidose de 1 ml (10 µg/ml d’AgHBs).
Les vaccins ont l’aspect d’une solution légèrement opaque et blanchâtre.
Indications
Vérifier les indications du vaccin HA, car plusieurs indications de ce vaccin s’appliquent également au vaccin HB. Lorsque les 2 vaccins sont indiqués, voir le vaccin HAHB.
Au Québec, le programme de vaccination contre l’hépatite B comprend :
- La vaccination des nourrissons (voir les vaccins DCaT-HB-VPI-Hib et HAHB de même que Administration).
- La vaccination en milieu scolaire par le réseau des CISSS et des CIUSSS (voir Administration).
Préexposition
 |
Vacciner les nourrissons. |
 |
Vacciner les élèves en 3e année du secondaire. |
 |
Vacciner les jeunes âgés de moins de 18 ans au moment de leur 1re dose. |
 |
Vacciner les personnes à risque accru de contracter l’hépatite B ou de présenter des complications :
Pour obtenir des renseignements concernant les régions où l’hépatite B est endémique, voir le Guide d’intervention santéâvoyage |
 |
Vacciner les personnes à risque accru de contracter l’hépatite B :
|
 |
Vacciner les personnes qui souhaitent réduire leur risque de contracter l’hépatite B. |
Postexposition
 |
Administrer le vaccin et les HBIg (immunoglobulines contre l’hépatite B) aux personnes réceptives :
|
 |
Administrer le vaccin, avec ou sans les HBIg, aux personnes réceptives :
|
 |
Envisager l’administration du vaccin, avec ou sans les HBIg, aux personnes réceptives exposées à du sang contaminé par le VHB ou susceptibles de l’être (voir Exposition par voie percutanée, muqueuse ou cutanée), soit par :
|
Exposition par voie percutanée, muqueuse ou cutanée
L’algorithme postexposition à l’hépatite B résume la conduite à tenir en cas d’exposition potentielle au VHB par voie muqueuse, cutanée ou percutanée (ex. : piqûre d’aiguille, morsure profonde provoquant un saignement visible). La conduite à tenir varie selon le statut immunitaire ou vaccinal de la personne exposée et le statut de la source (à haut risque d’être infectée ou non).
Aucune intervention pour le VHB n’est nécessaire après une exposition significative lorsque la personne :
- A acquis une immunité naturelle à la suite d’une infection antérieure par le VHB.
- A déjà eu un résultat d’antiâHBs égal ou supérieur à 10 UI/L alors qu’elle était âgée de 1 an ou plus (voir Interprétation de la sérologie postvaccinale).
Une intervention pour le VHB est nécessaire lorsque la personne est exposée à une source infectée par le VHB ou à une source à haut risque de l’être. Si la personne exposée :
- N’est pas vaccinée ou est une nonârépondeuse connue : administrer les HBIg en plus du vaccin.
- A eu de nouveaux partenaires sexuels avec exposition récente (moins de 14 jours) : administrer les HBIg en plus du vaccin. L’ajout d’HBIg sera généralement non pertinent s’il y a probabilité d’expositions antérieures répétées.
- A des antécédents de vaccination contre l’hépatite B : compléter la vaccination au besoin.
Pour plus de détails, voir le Guide pour la prophylaxie et le suivi après une exposition au VIH, au VHB et au VHC ![]() .
.
Contreâindications
Anaphylaxie suivant l’administration d’une dose antérieure du même vaccin ou d’un autre produit ayant un composant identique.
Précautions
Voir Vaccinologie pratique, Précautions.
Le CIQ recommande une posologie augmentée du vaccin pour les personnes dont la réponse au vaccin peut être sous-optimale (voir Administration).
Personnes dont la réponse au vaccin HB peut être sous-optimale
- Personnes immunodéprimées;
- Personnes infectées par le VIH;
- Personnes souffrant de maladie hépatique chronique;
- Personnes dialysées ou en attente de dialyse;
- Utilisateurs actuels et réguliers de drogues dures par inhalation ou par injection avec une détérioration de leur état de santé ou des conditions de vie précaires.
Interchangeabilité
Les vaccins disponibles sont interchangeables si la posologie prévue pour chacun est respectée.
Recherche d’anticorps
Avant la vaccination
La détection systématique des antiâHBs avant la vaccination n’est pas recommandée. Les réactions défavorables ne sont pas plus importantes lorsque le vaccin est administré à des personnes immunes.
La recherche sérologique d’antiâHBs pourrait être envisagée chez les personnes ayant couru un grand risque d’infection par le VHB dans le passé. Un dépistage de l’hépatite B serait aussi indiqué pour ces personnes. Si le contexte est propice au dépistage (personnel formé, counseling prétest et postâtest possible, voir le Guide québécois de dépistage des infections transmissibles sexuellement et par le sang) ![]() , le dépistage de l’hépatite B pourrait être effectué en même temps que la recherche sérologique d’antiâHBs. Dans le cas contraire, on devrait diriger la personne vers une clinique de dépistage.
, le dépistage de l’hépatite B pourrait être effectué en même temps que la recherche sérologique d’antiâHBs. Dans le cas contraire, on devrait diriger la personne vers une clinique de dépistage.
La recherche sérologique ou le dépistage ne devraient pas retarder la vaccination lorsqu’une exposition est prévisible.
Après la vaccination
La détection systématique des antiâHBs après la vaccination chez les personnes en santé n’est habituellement pas recommandée.
S’il est indiqué, le dosage des antiâHBs devrait être réalisé après un intervalle de 1 à 2 mois (au plus 6 mois) après la fin de la série vaccinale.
La détection des antiâHBs après la vaccination est indiquée pour les :
- Nouveauânés de mères AgHBs positif.
- Personnes dont la réponse au vaccin HB peut être sous-optimale (voir Précautions).
- Personnes présentant un risque continu ou répété d’exposition au VHB (ex. : partenaires sexuels de porteurs chroniques, utilisateurs de drogues par injection).
- Personnes qui requièrent une prophylaxie postexposition (voir Algorithme postexposition à l’hépatite B).
- Victimes d’agression sexuelle.
- Travailleurs, stagiaires et étudiants qui courent ou qui courront un risque d’être exposés au VHB dans leur milieu professionnel. Si le dosage des antiâHBs est d’au moins 10 UI/L, aucune intervention ne sera nécessaire après une exposition à une source potentielle de VHB.
Pour les travailleurs, les stagiaires et les étudiants qui courent ou qui courront un risque d’être exposés au VHB dans leur milieu professionnel et qui ont reçu leur dernière dose du vaccin il y a plus de 6 mois, sans dosage des antiâHBs après la vaccination, une évaluation postexposition est recommandée en cas d’accident (voir Algorithme postexposition à l’hépatite B).
Interprétation de la sérologie postvaccinale
Si le titre d’antiâHBs est égal ou supérieur à 10 UI/L, l’interprétation de la sérologie dépend de l’âge de la personne au moment où la sérologie a été effectuée :
- Si la personne était âgée de 1 an ou plus au moment de la sérologie, on considérera la personne comme protégée, peu importe ses antécédents vaccinaux. Aucune dose de vaccin ne sera alors nécessaire.
- Si la personne était âgée de moins de 1 an au moment de la sérologie et que sa vaccination était incomplète ou inconnue, on administrera 1 dose de vaccin après l’âge de 1 an et elle sera considérée comme protégée.
Si le titre d’anti-HBs est inférieur à 10 UI/L, l’interprétation de la sérologie dépend du moment où le dépistage a été effectué :
- Si le dosage a été effectué entre 1 et 6 mois après la fin de la série vaccinale, on considérera la personne comme une nonârépondeuse (résultat négatif ou indiqué comme inférieur à la valeur seuil du laboratoire) ou comme une faible répondeuse (résultat entre 1 et 9 UI/L ou antiâHBs mesurables, mais sous le seuil de 10 UI/L).
Chez les nonârépondeurs, on peut répéter une 2e série vaccinale, selon le calendrier pour l’âge, et refaire un dosage des antiâHBs de 1 à 2 mois plus tard. De 50 à 70 % des personnes répondront à cette 2e série, et il est peu probable que l’administration de doses additionnelles de vaccin augmente cette réponse. Si le titre d’antiâHBs est toujours inférieur à 10 UI/L, aucune autre dose de vaccin n’est recommandée (voir la note).
Chez les faibles répondeurs, on peut envisager de revacciner avec 1 seule dose et de refaire un dosage des antiâHBs de 1 à 2 mois plus tard. Après 1 seule dose additionnelle de vaccin, de 33 à 83 % des faibles répondeurs atteignent un titre protecteur d’anticorps. Si le titre est inférieur à 10 UI/L, la revaccination sera poursuivie selon le calendrier pour l’âge, et la sérologie sera répétée. Si le titre d’antiâHBs est toujours inférieur à 10 UI/L, aucune autre dose de vaccin n’est recommandée (voir la note).
- Si le dosage a été effectué plus de 6 mois après la fin de la série vaccinale, on peut être en présence d’un nonârépondeur, d’un faible répondeur ou d’un répondeur dont le niveau d’anticorps a décliné. Il est alors recommandé d’offrir une dose de vaccin et de refaire un dosage des antiâHBs de 1 à 2 mois plus tard. Si le titre d’antiâHBs est d’au moins 10 UI/L, la personne est considérée comme répondeuse, et aucune autre dose de vaccin n’est nécessaire. Si le titre est inférieur à 10 UI/L, la vaccination sera poursuivie selon le calendrier pour l’âge, et la sérologie sera répétée. Si le titre d’antiâHBs est toujours inférieur à 10 UI/L, aucune autre dose de vaccin n’est recommandée.
Note : En l’absence d’information sur l’état de porteur, un dépistage de l’hépatite B pourrait être indiqué. Si le contexte est propice au dépistage (personnel formé, counseling prétest et post-test possible, voir le Guide québécois de dépistage des infections transmissibles sexuellement et par le sang ), les sérologies pourraient être effectuées sur place. Dans le cas contraire, on devrait diriger la personne vers une clinique de dépistage.â
), les sérologies pourraient être effectuées sur place. Dans le cas contraire, on devrait diriger la personne vers une clinique de dépistage.â
Aide à la décision pour l’interprétation de la sérologie postvaccinale
L’outil interactif Aide à la décision pour l’interprétation de la sérologie postvaccinale contre l’hépatite B permet d’arriver aux mêmes conduites à tenir pour la vaccination contre l’hépatite B en fonction de l’interprétation de la sérologie postvaccinale en répondant à des questions simples.
Manifestations cliniques après la vaccination
Voir Manifestations cliniques, Présentation des manifestations cliniques.
Risque attribuable au vaccin
Les données du tableau suivant proviennent d’une étude québécoise réalisée auprès de 1 129 enfants âgés de 8 à 10 ans. L’incidence des manifestations dans la semaine suivant la vaccination a été comparée à celle dans la semaine précédente. Il n’y avait aucun excès de manifestations plus de 1 semaine après la vaccination.
| Manifestations | Semaine suivant la vaccination % |
Semaine précédant la vaccination % |
RAV % |
|---|---|---|---|
| Réactions locales | 3,0 | 0,0 | 3,0* |
| Céphalée |
4,9 |
2,1 | 2,8* |
| Problèmes digestifs |
5,1 |
3,3 | 1,8* |
| Étourdissements, fatigue |
4,7 |
2,0 | 2,7* |
| Infections respiratoires |
11 |
11 | 0,0 |
| Au moins 1 manifestation quelconque | 24,2 | 13,6 | 10,6* |
* Différence statistiquement significative.
Les essais cliniques de PREHEVBRIO ont comparé ce dernier avec le vaccin Engerix-B. Le PREHEVBRIO entraînait significativement plus de douleur et de sensibilité locale que l’Engerix-B, de même que davantage de céphalée et de myalgies.
Manifestations cliniques observées
La plupart des MCO sont bénignes et transitoires.
Des réactions allergiques anaphylactiques ont exceptionnellement été rapportées (de 1 à 9 sur 1 million).
Les données épidémiologiques n’ont pas démontré de lien causal entre le vaccin HB et les affections suivantes : le syndrome de fatigue chronique, la sclérose en plaques, la névrite optique, le SGB, l’arthrite rhumatoïde et le syndrome de mort subite du nourrisson.
Administration
Bien agiter la fiole ou la seringue avant d’administrer le vaccin. Les sels d’aluminium tendent à former un dépôt blanc au fond de la fiole.
Une fiole entamée doit être utilisée le plus rapidement possible au cours d’une même séance de vaccination, car les vaccins ne contiennent pas d’agents de conservation.
Administrer le contenu du format unidose par voie IM.
Exceptionnellement, 2 doses d’un même vaccin HB peuvent s’additionner. Par exemple, 2 doses pédiatriques administrées le même jour sont équivalentes à 1 dose adulte.
Trois calendriers différents pour les vaccins HB sont présentés :
- Calendrier régulier.
- Calendrier pour les nouveauânés dont la mère est AgHBs positif, est de statut inconnu pour l’AgHBs ou a eu une hépatite B aiguë au 3e trimestre de la grossesse.
- Calendrier pour les personnes dont la réponse au vaccin HB peut être sous-optimale.
L’administration systématique d’une dose de rappel aux personnes immunocompétentes n’est pas recommandée. Chez une personne ayant déjà eu des antiâHBs auâdelà du seuil protecteur (≥ 10 UI/L), l’absence d’anticorps ne signifie pas l’absence de protection en raison de la persistance de la mémoire immunologique.
Il n’est pas recommandé de faire une recherche d’antiâHBs chez les personnes vaccinées qui ne font pas partie des groupes visés pour la recherche d’anticorps après la vaccination, quel que soit le temps qui s’est écoulé depuis la vaccination.
|
Le calendrier régulier de vaccination des enfants nés à partir du 1er juin 2019 inclut l’administration de 2 doses du vaccin DCaT-HB-VPI-Hib à l’âge de 2 et 4 mois ainsi que l’administration de 1 dose du vaccin HAHB à l’âge de 18 mois. À compter du 1er septembre 2023, le calendrier régulier scolaire inclut l’administration de 1 dose du vaccin HA en 4e année du primaire plutôt que du vaccin HAHB. |
||
|
Âge à la 1re dose |
Nombre de doses |
Précisions |
|---|---|---|
|
Pour les indications de recherche sérologique après la vaccination, voir Recherche d’anticorps. |
||
| Moins de 1 an |
3 |
Posologie : 0,5 ml (Engerix-B ou Recombivax HB (10 µg /ml)) La 1re dose est recommandée à partir de l’âge de 2 mois Intervalles recommandés : 8 semaines entre la 1re et la 2e dose; 5 mois entre la 2e et la 3e dose Intervalles minimaux : 4 semaines entre les doses; exception : 8 semaines entre la 2e et la 3e dose si cette dernière est donnée avant l’âge de 1 an La 3e dose est recommandée à l’âge de 1 an ou plus, mais elle est valide si elle est donnée plus tôt |
| 1 à 19 ans |
2 |
Posologie : 0,5 ml (1 ml pour la 2e dose si donnée à 20 ans ou plus) Intervalle recommandé : 6 mois Intervalle minimal : 5 mois Intervalle du programme scolaire pour les jeunes ayant reçu une seule dose du composant HB en 4e année du primaire : 60 mois Le vaccin PREHEVBRIO est homologué pour les personnes âgées de 18 ans ou plus et sa posologie est de 1 ml |
| 20 ans et plus |
3 |
Posologie : 1 ml Intervalles recommandés : 4 semaines entre la 1re et la 2e dose; 5 mois ou plus entre la 2e et la 3e dose Intervalle minimal : 4 semaines |
Pour connaître d’autres calendriers valides du vaccin HB, voir Calendriers de vaccination, Liste des calendriers des vaccins contre les hépatites.
| Dose |
Intervalle |
Précisions |
|---|---|---|
| 1re |
Dès la naissance, sinon |
Posologie : 0,5 ml Si la mère est AgHBs positif ou a eu une hépatite B aiguë au 3e trimestre, administrer 1 dose d’HBIg dès la naissance (voir HBIg) Si la mère est de statut inconnu pour l’AgHBs, administrer ou non les HBIg (voir Indications, Postexposition) |
| 2e |
1 mois après |
Posologie : 0,5 ml Intervalle minimal : 4 semaines À compter de l’âge de 6 semaines, les doses de vaccin HB peuvent être administrées en combinaison avec le vaccin DCaTâVPIâHib si celui-ci est indiqué, sous forme du vaccin hexavalent DCaT-HB-VPI-Hib Si le bébé pèse moins de 2 000 g à la naissance :
|
| 3e |
5 mois après |
Âge minimal : 6 mois moins 2 semaines Posologie : 0,5 ml Intervalle minimal : 8 semaines après la 2e dose |
|
Doser l’AgHBs et les antiâHBs de 1 à 2 mois (au plus 6 mois) après la dernière dose. Si les 2 résultats sont négatifs, administrer 3 doses de vaccin à l’enfant en suivant le calendrier régulier. Le vaccin PREHEVBRIO est homologué pour les personnes âgées de 18 ans ou plus. |
||
Réponse au vaccin
Immunogénicité
Les calendriers de vaccination actuellement recommandés assurent la production des anticorps protecteurs chez environ 95 % des personnes vaccinées.
Même dans un contexte où l’on ne dispose pas du temps nécessaire pour compléter le calendrier vaccinal (ex. : voyageur, personne en centre de détention ou en centre jeunesse), il est fortement recommandé de commencer la vaccination contre l’hépatite B si celleâci est indiquée.
Les études montrent que 2 doses de vaccin HB administrées à 6 mois d’intervalle aux jeunes de 1 à 19 ans sont hautement immunogènes et sont considérées comme efficaces contre la maladie aiguë et chronique. Pour ce qui est du calendrier scolaire, le CIQ considère qu’un intervalle de 60 mois entre 2 doses de vaccin HB n’aura pas d’effets négatifs sur la protection contre l’hépatite B. En effet, des études d’immunogénicité montrent des résultats similaires pour un calendrier 0-60 mois et un calendrier 0-6 mois.
Dans plusieurs études, les facteurs suivants ont été associés à une réponse immunitaire moins satisfaisante : âge supérieur à 40 ans, présence d’une maladie chronique, sexe masculin, tabagisme et obésité. Dans ce dernier cas, il est primordial d’utiliser une aiguille suffisamment longue pour injecter le vaccin dans le muscle, et non dans le tissu sousâcutané ou adipeux.
Plusieurs études menées chez des nourrissons à la naissance ont montré une plus faible immunogénicité, une perte plus rapide d’anticorps et une perte de mémoire immunitaire plus importante de 10 à 30 ans après la vaccination. Pour ces raisons, la vaccination contre l’hépatite B à la naissance n’est recommandée que pour les bébés nés de mères AgHBs positif. Pour ces bébés, on recommande une vérification de la réponse à la fin de la série vaccinale. Pour les autres nourrissons, il est préférable d’attendre l’âge de 2 mois avant de commencer la vaccination. Il est également préférable d’administrer la dernière dose de la série vaccinale à l’âge de 1 an ou plus afin de favoriser la persistance de l’immunité à long terme.
Le type de vaccin et le dosage peuvent influencer la réponse immunitaire. Ainsi, chez les adultes âgés de 40 ans et plus, l’EngerixâB produirait l’apparition d’antiâHBs à des titres protecteurs chez 6 % de plus de personnes que le Recombivax HB. En effet, 2 études menées auprès d’adultes âgés de 40 ans et plus ont démontré un taux protecteur d’antiâHBs chez 87 % et 91 % des personnes vaccinées avec l’EngerixâB, mais chez 81 % et 85 % des personnes vaccinées avec le Recombivax HB.
Les études cliniques sur PREHEVBRIO ont démontré des réponses immunitaires au moins équivalentes à celles obtenues avec Engerix-B chez les adultes immunocompétents.
Efficacité
Chez les personnes en bonne santé, la protection conférée par le vaccin dure très longtemps, probablement à vie. Des études sur l’efficacité vaccinale montrent également une bonne protection après 1 dose de vaccin. Une 2e dose est toutefois nécessaire pour assurer une protection à long terme.
Actuellement, la communauté scientifique s’entend pour dire que la protection clinique conférée par le vaccin est liée à l’atteinte d’un niveau d’anti-HBs égal ou supérieur à 10 UI/L, et non à la concentration maximale d’antiâHBs atteinte. Avec le déclin du niveau d’antiâHBs, une très faible proportion de personnes vaccinées exposées au VHB pourraient développer une infection asymptomatique.
Des études ont montré que les cas d’infection chronique ou de maladie chez les personnes adéquatement vaccinées sont extrêmement rares. On ne sait toutefois si ces cas étaient déjà infectés au moment de la vaccination.
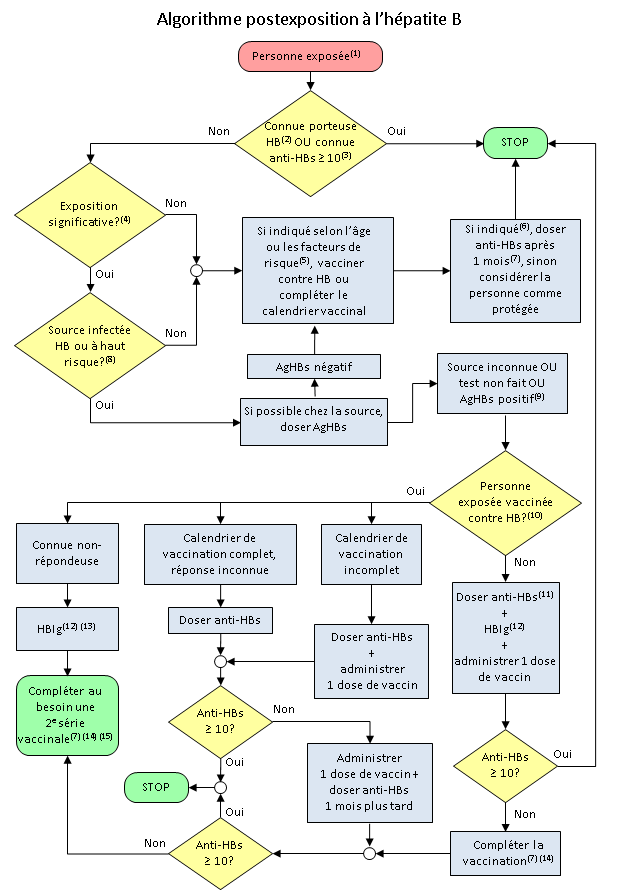
Algorithme postexposition à l’hépatite B
L’algorithme suivant décrit la démarche décisionnelle pour la prophylaxie postexposition à l'hépatite B. L’outil interactif Aide à la décision pour la postexposition à l’hépatite B ![]() permet d’arriver aux mêmes conduites à tenir.
permet d’arriver aux mêmes conduites à tenir.
- Dans le cas de morsure humaine, considérer les 2 personnes comme exposées.
- Aucune mesure n’est à prendre si la personne a déjà des marqueurs d’infection par le VHB (antiâHBc ou AgHBs positif).
- Si anti-HBs ≥ 10 UI/L, considérer la personne comme protégée à l’avenir (si la vaccination a été commencée avant l’âge de 1 an et que le calendrier vaccinal est incomplet, il est recommandé de le compléter).
- Exposition potentielle au VHB par la voie percutanée (ex. : piqûre d’aiguille, morsure profonde provoquant un saignement visible), par la voie muqueuse (ex. : éclaboussure contenant du sang dans un œil, le nez ou la bouche, relation sexuelle non protégée, agression sexuelle) ou à du sang par la voie cutanée (peau lésée).
- Voir Indications pour les facteurs de risque et Calendriers de vaccination pour les indications selon l’âge.
- Voir Recherche d’anticorps.
- Voir Interprétation de la sérologie postvaccinale.
- Une source est à haut risque si elle provient d’une région où le niveau d’endémicité de l’hépatite B est élevé, si elle a des relations sexuelles avec un partenaire qui est infecté par le VHB ou qui est à haut risque de l’être, si elle est un contact familial étroit d’une personne infectée, si elle utilise des drogues par injection, si elle a reçu du sang ou des produits sanguins avant 1970 ou s’il s’agit d’une agression sexuelle. Dans la mesure du possible, il faut tester la source. La provenance d’une source inconnue (ex. : seringue trouvée dans la rue, dans une clinique pour ITS, une clinique de désintoxication ou une clinique de nourrissons) constitue un indicateur utile du niveau de risque. Voir le Guide pour la prophylaxie et le suivi après une exposition au VIH, au VHB et au VHC.
- À partir de ce point, si la source est connue comme AgHBe positif ou est en phase de réactivation, considérer la personne exposée comme non vaccinée et administrer les HBIg selon l’algorithme.
- À partir de ce point, si la personne est immunodéprimée, la considérer comme non vaccinée.
- Le dosage des anti-HBs doit être obtenu le plus rapidement possible afin d’éviter l’administration inutile du vaccin ou des HBIg. L’efficacité des HBIg est inconnue si le délai dépasse 7 jours.
- Dans le cas d’exposition sexuelle à une personne source porteuse chronique du VHB ou à une personne à risque élevé d’être infectée, administrer le vaccin seul. L’ajout des HBIg sera envisagé pour les nouveaux partenaires avec exposition sexuelle récente (moins de 14 jours).
- Une 2e dose d’HBIg doit être donnée 1 mois après la 1re dose dans le cas de nonârépondeurs connus après 2 séries vaccinales complètes.
- Doser les anti-HBs entre 1 et 6 mois après la fin de la série vaccinale et, le cas échéant, au moins 6 mois après les HBIg.
- En l’absence d’information sur l’état de porteur, un dépistage de l’hépatite B serait indiqué (voir Interprétation de la sérologie postvaccinale, Note).
DerniÃĻre mise à jour : 07 décembre 2023