MinistÃĻre de la SantÃĐ et des Services sociaux
Information pour les professionnels de la santÃĐ
Orientations et organisation du rÃĐseau
DÃĐfinition des trajectoires de services
Le fonctionnement global de l’urgence est intimement lié à des facteurs internes et externes à son environnement immédiat. Pour mieux décrire cette réalité, la littérature propose d’ailleurs un modèle reposant sur les trois phases du flot de gestion de clientèle de l’urgence, soit l’amont (input), l’intervention à l’urgence (throughput) et l’aval (output) (Asplin, et al. 2007, Ospina, et al., 2006, Asaro, et al. 2007). Ce modèle décloisonné permet une meilleure intégration de l’urgence au parcours de soins et facilite une compréhension dynamique où les différentes influences sont mieux définies. Le schéma proposé illustrant le concept de flot de clientèle transitant par l’urgence sera cité au sein du guide à titre de modèle conceptuel de référence sur lequel s’inscrira l’ensemble des interventions visant l’amélioration de la fluidité de la gestion du parcours de soins et de services touchant les soins d’urgence.
Le modèle de gestion et d’intégration proposé repose sur la participation, en amont, en aval et à l’urgence elle-même, de l’ensemble des intervenants concernés par la gestion de l’urgence de même que par l’amélioration de sa performance et de son efficience. Les cliniciens, dont les médecins, les gestionnaires et les décideurs sont, ultimement, tous imputables des résultats obtenus et de la qualité des soins et services offerts aux usagers sous leur responsabilité.
La personne ayant recours aux services d’urgence doit demeurer au centre des préoccupations des intervenants et des gestionnaires des urgences. Le réseau déploie d’importantes ressources humaines, matérielles et informationnelles dans un environnement plus complexe sur les plans technologique, professionnel, organisationnel et humain. Tous les efforts doivent être orientés vers l’obtention des meilleurs résultats cliniques possible dans le respect des intérêts des usagers et de leur dignité.
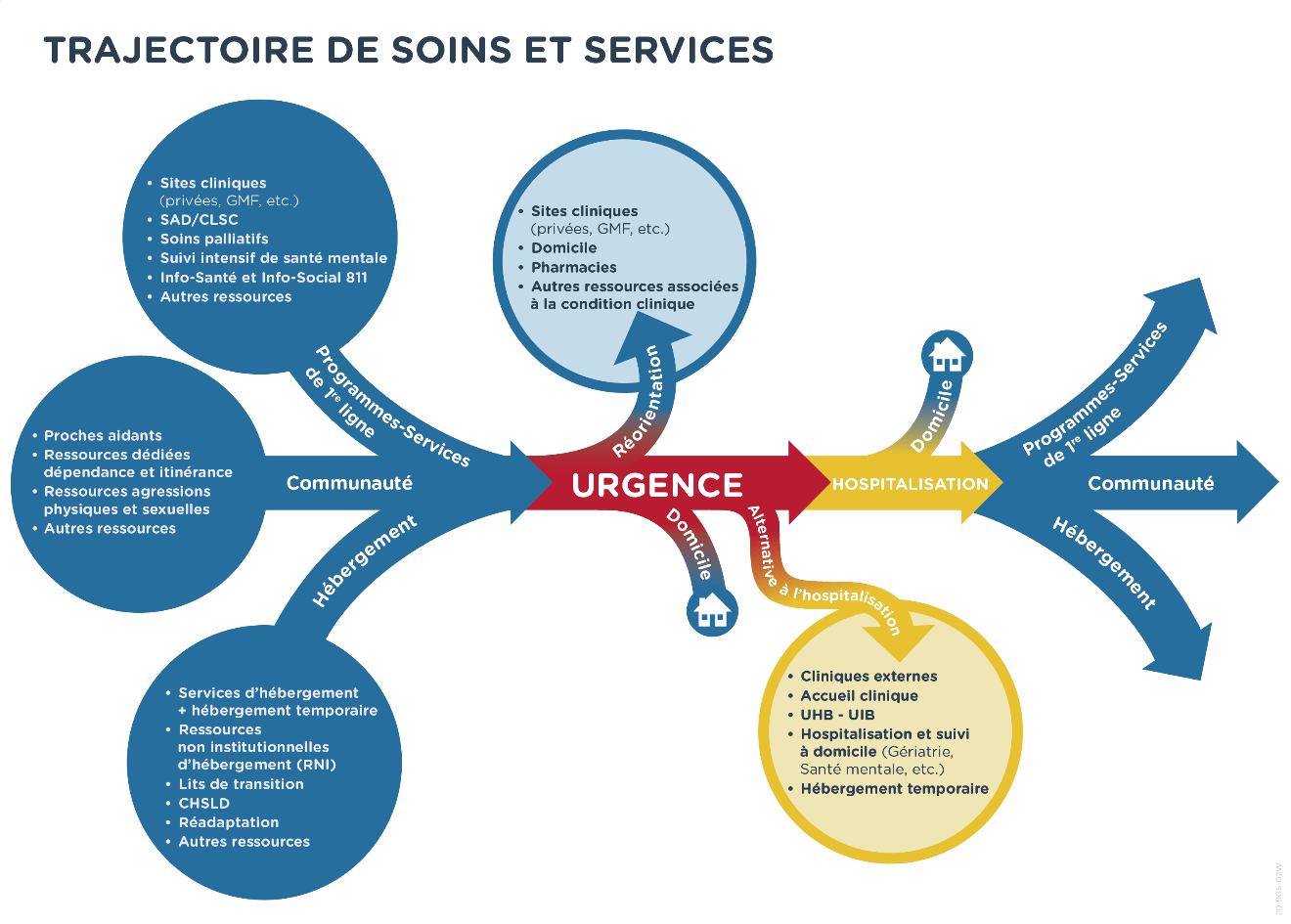
Afin d’établir une référence commune, voici une représentation conceptuelle de l’intégration de l’urgence au sein du parcours de soins ainsi que ses relations avec différentes composantes du réseau.
La fluidité du parcours de soins devient un objectif prioritaire pour tous les intervenants, les urgences le démontrant bien. De plus, le suivi de certains indicateurs, tels que le nombre d’usagers hospitalisés en attente de lits de longue durée ou la durée moyenne de séjour intrahospitalier des usagers présentant certains problèmes fréquents, illustre aussi la relation entre le niveau d’atteinte des cibles pour ces indicateurs et le niveau de congestion de l’urgence.
Comme le démontre le schéma, l’intégration de l’urgence au parcours de soins impose une gestion qui inclut une forme de régulation au sein d’un flot de clientèle et l’urgence représente un goulot d’étranglement potentiel à ce flot. De ce fait, il est primordial de mettre en place des mécanismes optimisant la trajectoire de la clientèle de l’urgence, qui présente classiquement des besoins très diversifiés.
À cet effet, le renforcement des différents mécanismes de liaison est essentiel pour une meilleure intégration fonctionnelle et stratégique entre les départements et services intra- et interétablissements concernés par la gestion du flot de clientèle se présentant à l’urgence. Nous reviendrons sur la désignation et les responsabilités des divers intervenants touchés par les activités de liaison et leur rôle en vue d’assurer la continuité des soins et services.
La réalisation minimale d’une approche de type parcours de soins doit notamment viser à inclure les paliers de services et de soins incluant les liens avec la première ligne et ses programmes-services. Il faut favoriser une fluidité dans la transition de la personne à travers les services et les différentes organisations que sont :
- les soutiens à domicile et les services courants;
- les services sociaux;
- les services aux aînés;
- la réadaptation;
- la santé mentale;
- les services de soutien à l’hébergement de longue durée, en ressources intermédiaires (RI) ou en répit-dépannage.
Définie comme une dimension de la performance, l’efficience du RSSS est apparue comme un enjeu déterminant dans l’approche de la congestion des urgences. Ainsi a émergé le concept d’arborisation de la réponse, qui consiste à orienter un usager vers la ressource du réseau la plus appropriée, de proximité et adaptée pour répondre à ses besoins spécifiques. Le modèle antérieur de l’approche de l’usager à l’urgence reposait principalement sur une conception relativement linéaire de la trajectoire de soins et de services; la personne était inscrite, évaluée, son problème identifié, et elle était ensuite admise ou retournée à son domicile. L'urgence doit s'adapter aux besoins de plus en plus complexes des usagers, notamment la clientèle âgée, en intégrant une approche interdisciplinaire disponible à l'urgence ou facilitée à domicile.
L’application du concept d’arborisation favorise la mise en place de plusieurs solutions au problème identifié, souvent extérieures à l’urgence, permettant une meilleure adéquation entre le besoin et la solution proposée. À titre d’exemple, les personnes présentant des situations cliniques ne nécessitant pas le recours aux infrastructures spécialisées d’une urgence d’un centre hospitalier ont accès, dans leur milieu, à des programmes-services dans un endroit connu et accessible au moins 12 heures par jour pour certains d’entre eux (cliniques sans rendez-vous, cliniques spécialisées, tous types de GMF) selon le plan de services de leur CISSS/CIUSSS.
Si elles se présentent à l’urgence, le MSSS souhaite une réorientation de ces clientèles vers des ressources plus appropriées, qu’il y ait ou non des ententes formelles entre l’urgence et les sites cliniques. De concert avec les services de premières lignes, une sensibilisation constante et soutenue auprès de la population est nécessaire afin que les clientèles développent les bons réflexes de se présenter aux différents points de service selon leur condition de santé et leur besoin (sites cliniques, pharmacie communautaire, urgences, etc.).
Dans le même ordre d’idées, une personne nécessitant une procédure diagnostique particulière pour un problème identifié dans une clinique communautaire (par exemple une échographie Doppler) pourra, suivant le principe d’arborisation, avoir directement accès au plateau requis et sera prise en charge selon les résultats sans consulter à l’urgence. L’accueil clinique fait partie de ces pistes de solution.
L’application éclairée du principe d’arborisation de la réponse favorise l’amélioration de la pertinence de l’utilisation des ressources (le bon usager, au bon endroit et au bon moment) et l’efficience des services rendus (le meilleur service au meilleur coût).
Les modes de pratique incluant une réorientation de la clientèle de l’urgence soulèvent parfois certaines inquiétudes. Des craintes ont été émises par des équipes médicales quant aux risques médicolégaux. Plusieurs centres ont déjà adopté une telle approche et, d’après les informations recueillies auprès des gestionnaires concernés, il ne semble pas qu’elle soit associée davantage à des poursuites ou litiges qu’une gestion « linéaire » de la clientèle. Toutefois, le principe de gestion des risques, fussent-ils minimes, doit être appliqué. Le MSSS encourage les établissements du réseau à encadrer le processus de la Réorientation selon les Orientations ministérielles : Réorientation de la clientèle ambulatoire non urgente de l’urgence ![]() . Ce document vient sécuriser et encadrer la pratique de la réorientation.
. Ce document vient sécuriser et encadrer la pratique de la réorientation.
Rappelons également ici que l’implantation de nouvelles approches visant l’arborisation de la réponse repose sur certains principes organisationnels qui en améliorent les chances de succès. Ceux-ci incluent notamment :
- une attitude proactive des instances locales concernées (direction générale et professionnelle du CISSS/CIUSSS ou du centre hospitalier universitaire [CHU], conseil des médecins, dentistes et pharmaciens [CMDP], partenaires externes, etc.);
- un leadership fort, bien défini et rassembleur, imputable de l’instauration et du suivi des mesures considérées;
- l’implication de tous les intervenants de l’urgence et des partenaires;
- l’existence d’un consensus accordant la priorité à l’urgence au sein de l’établissement.
Qualité et performance des trajectoires
L’expérience des dernières années a clairement démontré que l’amélioration de la qualité et de la performance des différents milieux ne pouvait être réalisée et encore moins consolidée en l’absence de la responsabilisation ainsi que de l’implication continue et proactive de plusieurs acteurs. Nommons à ce titre la direction générale, la direction des soins infirmiers (DSI), la direction des services professionnels (DSP) de même que celle des services multidisciplinaires (DSM), le CMDP, le conseil des infirmières et infirmiers (CII) et l’ensemble du personnel de l’établissement. Certains mécanismes proposés pour l’obtention de résultats requièrent l’implication d’équipes et de personnes chargées de responsabilités précises, dont les actions sont coordonnées et le leadership reconnu par les instances administratives et cliniques de l’établissement. Ces personnes ou équipes doivent évidemment jouir des leviers nécessaires à l’atteinte des objectifs ciblés.
Chaque programme ou activité de soins inclut un volet spécifique assurant l’évaluation continue de la qualité et le suivi d’indicateurs de qualité dans chaque établissement du réseau.
DerniÃĻre mise à jour : 07 octobre 2022, 16:05
