MinistÃĻre de la SantÃĐ et des Services sociaux
Information pour les professionnels de la santÃĐ
Trajectoire - CancÃĐrologie
Contexte
Au Québec, le cancer est devenu, depuis le début des années 2000, la première cause de mortalité devant les maladies cardiovasculaires. On estime qu’un Québécois sur deux développera un cancer. Par ailleurs, la survie au cancer s’est améliorée, contribuant à un accroissement du nombre de personnes vivant plus longtemps à la suite d’un diagnostic de cancer. En revanche, les personnes atteintes de cancer sont susceptibles de présenter des symptômes liés à la maladie et des effets secondaires liés aux traitements, parfois à très long terme. De ce fait, la prise en charge des usagers implique une gestion spécifique à court, moyen et long terme.
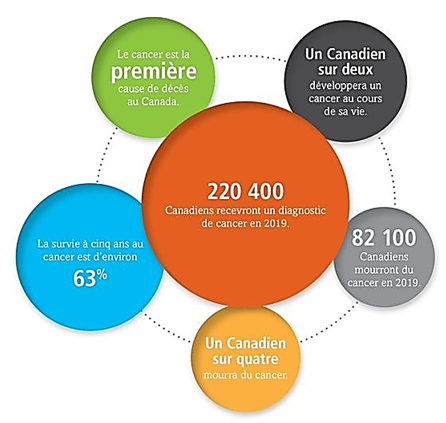
Au Canada, en 2019, on estimait à 220 400 le nombre de nouveaux diagnostics de cancer et à 82 100 le nombre de décès par cancer, alors qu’au Québec, 22 100 personnes ont été emportées par un cancer en 2019 et on estime à plus de 55 000 le nombre de nouveaux cas diagnostiqués durant cette période.
Certains traitements chirurgicaux, la radio-intervention, les traitements médicamenteux antinéoplasiques et la radiothérapie sont généralement offerts en soins ambulatoires, de sorte que la surveillance clinique de l’usager durant les traitements et les interventions est assurée par une équipe spécialisée. Comme tous ces traitements sont complexes, ils sont associés à un risque élevé d’effets secondaires. Lorsque ces derniers surviennent, l’usager peut consulter la clinique ambulatoire de cancérologie durant les heures d’ouverture. De plus, depuis quelques années, une proportion importante des médicaments antinéoplasiques sont disponibles dans un format permettant une administration à domicile par voie orale et parfois même injectable.
L’expertise de l’équipe de cancérologie constitue un apport indéniable lorsqu’il s’agit de soutenir les intervenants de l’urgence dans la gestion des signes et symptômes d’une personne atteinte de cancer.
Cependant, en cas d’apparition de problèmes importants le soir, la nuit ou la fin de semaine, l’urgence demeure le service où l’usager se dirigera. Par conséquent, cette situation nécessite une coordination, une communication et un partenariat entre le service de l’urgence et les services impliqués dans les soins aux personnes atteintes de cancer.
Problématique
Personne atteinte d’un cancer non diagnostiqué
La présence d’un cancer non encore diagnostiqué doit être suspectée lorsque différents symptômes paroxystiques sont rapportés par un usager, par exemple la perte de poids, la dyspnée augmentée, une rectorragie ou une hémoptysie. L’anamnèse devrait permettre d’orienter le médecin vers des examens qui permettront d’infirmer ou de confirmer un diagnostic de cancer. Les cancers les plus fréquents sont les cancers du poumon, de la prostate et du sein ainsi que le cancer colorectal.
Personne atteinte d’un cancer diagnostiqué et encore sous traitement
Les traitements à visée curative incluent une panoplie d’options, dont la chirurgie, la chimiothérapie, la radiothérapie, l’hormonothérapie, l’immunothérapie et les thérapies ciblées qui sont appliquées isolément ou en combinaison.
Les traitements à visée palliative ciblent le confort et le soulagement de la douleur et des autres symptômes. Ils peuvent aussi inclure une chirurgie, de la chimiothérapie, de la radiothérapie ou autre type de traitement. L’intégration précoce des soins palliatifs dans l’évolution de la maladie contribue à améliorer la qualité de vie de l’usager.
En somme, les symptômes peuvent varier dans leur intensité et dans les moyens de soulagement efficaces selon le stade de la maladie, la toxicité reliée aux traitements, l’âge, les comorbidités et les aspects psycho-socioculturels. Ces symptômes peuvent parfois avoir une répercussion importante et même fatale s’ils ne sont pas détectés et traités rapidement.
Pour cette raison, un Dépistage et une évaluation des symptômes de toxicité médicamenteuse sont réalisés par les professionnels de la santé à l’aide d’outils validés avant chaque traitement, ce qui permet d’évaluer le risque relatif à l’administration du traitement prescrit et d’assurer la sécurité de l’usager.
Personne atteinte d’un cancer diagnostiqué dont les traitements sont terminés
Même lorsque les traitements sont terminés, 80 % des usagers éprouvent des difficultés physiques et 70 % d’entre eux craignent une récidive (Partenariat Canadien contre le cancer, 2018). Les symptômes de la récidive peuvent se présenter de façon différente des symptômes ressentis lors du premier diagnostic. Des métastases sur un autre organe en sont parfois la cause. Ainsi, un suivi entre la clinique ambulatoire ou le centre de cancérologie doit être assuré en collaboration avec le médecin de famille. Dans certaines situations, une orientation vers les soins palliatifs est parfois la seule voie possible.
Les personnes atteintes de cancer peuvent encore ressentir des effets secondaires une fois les traitements terminés. Certains de ces effets peuvent être à long terme, comme la fatigue et la difficulté de concentration, qui peuvent persister durant des mois, voire des années, une fois le traitement terminé. Les effets tardifs, notamment certaines pathologies comme un trouble cardiaque ou l’apparition d’un cancer secondaire, ne se manifestent quant à eux que plusieurs années après la cessation des traitements.
Triage oncologique
L’évaluation complète du triage permet d’établir un niveau de priorité selon des critères établis dans l’ETG. Lorsqu’une personne atteinte de cancer consulte l’urgence pour des symptômes reliés à ses traitements ou à l’évolution du cancer, le triage nécessite une évaluation clinique avancée.
Une attention doit être portée aux traitements reçus :
- il faut savoir s’il s’agit de médicaments cytotoxiques, car certaines précautions doivent être prises par le personnel, notamment en ce qui a trait aux liquides biologiques de l’usager ou lors du détachement accidentel de la tubulure d’une chimiothérapie en continu à domicile;
- l’affaiblissement du système immunitaire en lien avec la durée de l’attente dans une salle d’attente achalandée de l’urgence ajoute un élément de risque d’infection pour la personne atteinte de cancer. Ainsi, dans les cas de neutropénie, les usagers doivent d’emblée être placés en isolement.
Urgences oncologiques
Certains symptômes du cancer ou effets secondaires de son traitement peuvent entraîner le décès ou une perte de fonction ou de qualité de vie s’ils ne sont pas traités rapidement. Il y a donc urgence d’agir. Ainsi, ces usagers doivent être considérés comme très urgents (P2 à l’ÉTG). La bonne connaissance de ces complications et de ces urgences oncologiques par les différents intervenants est la condition essentielle à une PEC efficace. Les interventions doivent demeurer bien dosées et en concordance avec le stade d’évolution de la maladie et le désir de l’usager pour son bien-être. Elles sont classées en deux catégories, soit les urgences structurelles et métaboliques :
- les urgences structurelles sont reliées à la présence de la tumeur et au développement de son volume, qui causent de la compression et qui perturbent localement les structures anatomiques concernées;
- les urgences métaboliques sont reliées à un désordre causé par des effets systémiques de la tumeur (sécrétions, interférence sur les processus physiologiques normaux) ou du traitement en cours.
Gestion des symptômes dans le service ambulatoire de cancérologie
L’objectif est d’améliorer l’accès aux soins : les bons soins, au bon endroit, au bon moment. Le fait d’assurer la gestion rapide des symptômes oncologiques comme la fatigue, l’insomnie, l’anxiété et la toxicité hématologique (neutropénie, anémie et thrombocytopénie) par une évaluation téléphonique ou en clinique par les ressources au service ambulatoire de cancérologie devrait permettre d’éviter des visites à l’urgence et des hospitalisations.
Communication
Toutes les informations recueillies lors du continuum de soins sont primordiales et doivent être notées au dossier en temps réel afin d’assurer une communication, une fluidité et une cohérence dans les plans de traitement de la personne atteinte de cancer entre l’urgence et le service ambulatoire de cancérologie, et ce, autant dans l’installation qu’interétablissement.
Rôles de l'équipe interprofessionnelle en cancérologie
Le fonctionnement en équipe interprofessionnelle vise à accroître la qualité des soins et des services aux personnes atteintes de cancer et à leurs proches, en combinant l’expertise unique de chacune des professions dans un réseau hiérarchisé et intégré afin qu’il demeure un facteur d’impact positif sur l’expérience de soins des usagers.
Cette équipe est composée notamment de médecins, d’infirmières, de nutritionnistes, de psychologues, de travailleurs sociaux, de pharmaciens et d’infirmières-pivots en oncologie (IPO). Elle est disponible pour répondre aux besoins des usagers et à ceux de leurs proches durant toute la période de traitement et pour intervenir selon la situation.
Rôles de l’IPO
L’IPO est la personne-ressource, dès l’annonce du diagnostic auprès de l’usager, et elle constitue la pierre angulaire entre les différents services et ressources du RSSS. Elle établit une trajectoire rapide et sécurisée, en dehors du service de l’urgence, à tous les usagers ayant des problématiques oncologiques associées aux traitements reçus. L’objectif de cette démarche est d’offrir des soins et des services optimaux aux usagers, sans pour autant exposer l’usager aux risques infectieux que peut représenter une urgence.
Elle travaille en partenariat et en complémentarité avec les autres professionnels qui gravitent autour de la personne atteinte d’un cancer. Elle assure le maintien des liens en communiquant les informations nécessaires au suivi du plan d’intervention dans son milieu et au sein du RSSS tout au long du parcours de soins.
Réseau intégré de services
Le travail en réseau, intra et interétablissements, est un moyen pour maximiser la capacité d’offrir aux personnes atteintes de cancer ainsi qu’à leurs proches des soins et des services d’excellence en cancérologie. Le réseautage amplifie les forces de chacun et il permet notamment d’accentuer l’utilisation efficiente des ressources, d’en assurer la pérennité, de créer des occasions de partage d’expertise, d’ancrer davantage la pratique sur des données probantes, d’assurer la continuité de soins et des services et d’enrichir la communication.
Guides et échelles utilisés
Passeport en oncologie
Le passeport en oncologie est un outil efficace qui aide les personnes atteintes de cancer à comprendre leur plan de traitement, à en suivre la trajectoire et à y participer activement. C’est aussi une « carte de visite » pour les personnes se présentant à l’urgence, informant rapidement le personnel soignant que la personne est en traitement actif contre le cancer, d’où l’appellation « passeport en oncologie ».
Outil de détection de la détresse (ODD)
La détresse psychologique chez les personnes touchées par le cancer et leurs proches est commune et varie tout au long de la trajectoire de soins en cancérologie. Près de la moitié des personnes diagnostiquées et de leurs proches ressentent une telle détresse de façon significative. Elle est souvent l’écho de problèmes non résolus ou persistants. Les soins entourant la détresse, de sa détection aux interventions ciblées, se font tout au long du continuum en cancérologie.
Manipulation des médicaments cytotoxiques et des liquides biologiques
L’objectif ultime est de s’assurer que le personnel de la santé ne soit pas contaminé par les médicaments cytotoxiques. L’absorption de médicaments dangereux par des membres du personnel les expose à des risques, car contrairement à l’usager, le professionnel de la santé n’en retirera aucun bénéfice. L’atteinte de ces objectifs passe par la mise en application d’une politique de gestion des médicaments dangereux. Dans les cas de chimiothérapie en continu à domicile, il peut arriver que la tubulure se détache accidentellement. Dans une telle situation, le personnel de l’urgence devra prendre les précautions requises établies par l’établissement. Il faut se rappeler que les liquides biologiques contiennent des métabolites des médicaments plusieurs heures après leur administration ou leur absorption par l’usager.
Voici quelques ouvrages de référence sur la bonne utilisation et la bonne gestion des médicaments dangereux :
- L’usage sécuritaire des médicaments antinéoplasiques au Québec - Risques et enjeux pour le patient atteint de cancer
- Guide de prévention – Manipulation sécuritaire des médicaments dangereux
- INESSS - Guide de prise en charge de l’extravasation associée aux traitements antinéoplasiques
Recommandations
L’organisation des services à l’intérieur d’un réseau implique la hiérarchisation des services entre l’équipe de professionnels de la clinique ambulatoire ou du centre de cancérologie et les médecins de famille. La présence d’une IPO pour assurer le lien avec les autres professionnels, les soutenir et les conseiller favorise une PEC fluide et optimale. Certaines modalités de travail sont proposées pour favoriser l’organisation des services selon une perspective de travail en réseau.
Formation continue
Qu’importe la mission d’un centre hospitalier ou sa catégorisation, puisque les services d’urgence doivent répondre à toutes situations cliniques imprévisibles, la sensibilisation et la formation du personnel à la fragilité de la clientèle oncologique sont de mise. Ces formations devraient autant aborder la gestion des urgences oncologiques que les effets secondaires possibles des traitements antinéoplasiques et les contre-indications. De plus, il demeure impératif que le personnel soit vigilant à l’égard des précautions requises dans la manipulation de certains médicaments cytotoxiques et des liquides biologiques (politique et procédures internes sur les médicaments dangereux).
Les infirmières du triage tout particulièrement, mais également les autres membres du personnel de soins, doivent reconnaître les caractéristiques des signes et symptômes oncologiques afin de suspecter un cancer non encore diagnostiqué et d’orienter les personnes atteintes de cancer vers les ressources appropriées. La communication entre les urgences et les différents services oncologiques de l’installation est essentielle. Plus que jamais, il importe d’assurer des liens fonctionnels entre l’urgence et la clinique ambulatoire ou le centre de cancérologie, de même qu’avec les CISSS/CIUSSS offrant des soins palliatifs.
DerniÃĻre mise à jour : 12 juillet 2021, 11:15