Guide des bonnes pratiques en prévention clinique
Toutes les recommandations selon les périodes de la vie
Les recommandations contenues dans cette fiche s’adressent à la population générale asymptomatique et ne doivent jamais remplacer la démarche clinique nécessaire en présence de symptômes ou de signes, ou en présence de facteurs de risque importants pour un problème de santé. Elles s’appuient sur les données probantes et peuvent entraîner d’importants gains de santé au niveau de la population.
Alimentation et activité physique
Considérant les multiples bénéfices de saines habitudes de vie pour prévenir et traiter les problèmes de santé, les cliniciens et cliniciennes sont encouragés à promouvoir une saine alimentation et un mode de vie physiquement actif auprès de toutes les personnes qui les consultent.
Toutefois, les preuves d’efficacité du counseling des cliniciens pour modifier ces comportements dans la population générale ne présentant pas de maladies ou de facteurs de risque sont encore limitées et il n’est pas recommandé de s’y engager systématiquement, sauf pour l’allaitement et la prise d’acide folique. Consulter les recommandations sur l'alimentation et l'activité physique.
En soutien à la Stratégie pour un Québec sans tabac 2020-2025
Population cible
Personnes enceintes, qui prévoient le devenir ou qui allaitent.
Recommandations
Lors des visites en prévision d'une grossesse, de suivi prénatal et pendant la période d’allaitement :
- Demander à la personne l’autorisation de discuter du tabagisme et du vapotage pendant la grossesse et l’allaitement.
- Documenter la consommation de tabac fumé et de produits de vapotage ou d’autres produits contenant de la nicotine, ainsi que l’exposition à la fumée secondaire de tabac ou aux aérosols du vapotage.
- Éviter d’inquiéter les personnes qui ont fumé avant de savoir qu’elles étaient enceintes.
- Offrir aux personnes qui fument ou qui vapotent un counseling à l’aide de l’outil Soutien clinique à l’abandon du tabagisme (SCAT)
:
- Demander à la personne son histoire tabagique;
- Lui conseiller l’arrêt du tabagisme, des produits de vapotage ou d’autres produits contenant de la nicotine;
- Lui conseiller d’éviter l’exposition à la fumée secondaire des produits de tabac et aux aérosols du vapotage;
- Évaluer sa motivation et son intention de cesser de fumer ou de vapoter;
- Accompagner la personne dans son cheminement et lui offrir un soutien personnalisé, ainsi qu’un suivi.
- Si la personne manifeste le besoin d’une aide pharmacologique pour le sevrage de la nicotine, envisager une thérapie de remplacement de la nicotine (TRN) à l’aide de produits approuvés par Santé Canada, en privilégiant les courtes durées d’action (gomme, pastille) plutôt que les timbres, tout en poursuivant le counseling. Le vapotage de nicotine, la varénicline et le bupropion ne sont pas recommandés. Informer de la possibilité d’un remboursement des produits par le régime public d’assurance médicaments et les régimes privés.
- Informer la personne sur les différents services et programmes de soutien à la cessation gratuits et confidentiels, présentés sur le site Québec sans tabac
:
- les centres d’abandon du tabagisme (CAT)
;
- la ligne téléphonique J’ARRÊTE
(1 866 527-7383);
- l’aide sur le Web J’ARRÊTE
;
- le groupe Facebook J’ARRÊTE
.
- les centres d’abandon du tabagisme (CAT)
- Si la personne l’autorise, remplir et envoyer un formulaire de référencement en ligne
: un intervenant pourra l’aider à choisir les ressources les mieux adaptées à sa situation.
- Offrir à l’intention du père ou du coparent qui fume ou vapote des interventions en faveur d’un environnement sans fumée et sans aérosols.
- Explorer la possibilité que la personne qui fume ou vapote consomme également de l’alcool (voir fiche Consommation d’alcool et trouble de l’usage de l’alcool durant la grossesse et l’allaitement) ou du cannabis sous forme fumée ou vapotée ou d’autres substances.
- Identifier le plus tôt possible les personnes enceintes qui n’ont pas de suivi obstétrical planifié et les référer au service Ma grossesse
pour leur offrir les services requis, notamment en tabagisme et en vapotage.
Pour en savoir plus
- Module de formation : Tabagisme durant la grossesse et l’allaitement
Ministère de la Santé et des Services sociaux (MSSS) - Tabac, grossesse et allaitement
(Portail d’information périnatale)
Institut national de santé publique du Québec (INSPQ) - Pratique professionnelle en abandon du tabac - Cadre de référence conjoint
Ordre professionnel des inhalothérapeutes du Québec, Collège des médecins du Québec, Ordre des infirmières et infirmiers du Québec et Ordre des pharmaciens du Québec - Guide de pratiques visant à soutenir l’abandon du tabagisme à l’intention des conseillers en centres d’abandon du tabagisme et à la ligne j’Arrête
(section 4.8 à la page 39)
MSSS - Tobacco Smoking Cessation in Adults, Including Pregnant Persons: Interventions
(en anglais)
United States Preventive Services Task Force - Canadian smoking cessation - Clinical practice guideline
(en anglais)
Réseau d’action canadien pour l’Avancement, la Dissémination et l’Adoption de Pratiques en matière de Traitement du Tabagisme fondées sur l’expérience clinique (CAN-ADAPTT) - Interventions efficaces ou prometteuses de renoncement aux produits de vapotage
INSPQ
Information pour la population
- Capsule vidéo : Cesser de fumer - Tabagisme durant la grossesse et l’allaitement
MSSS - Cigarette électronique
Québec.ca - Tabac et cigarette électronique (grossesse) - Mieux vivre avec notre enfant de la grossesse à deux ans
INSPQ - Tabac et cigarette électronique (allaitement) - Mieux vivre avec notre enfant de la grossesse à deux ans
INSPQ - Tabac et grossesse – Guide pour vous aider à arrêter de fumer
Centre hospitalier universitaire mère-enfant CHU Sainte- Justine - Mode de vie sans tabac
Québec.ca - Service de messagerie texte pour arrêter le tabac
(SMAT)
Société canadienne du cancer - Famille sans fumée
Capsana - Faites de votre maison et de votre voiture des environnements sans fumée
(dépliant)
Santé Canada - Défi J’ARRÊTE, j’y gagne!
Arrêtez de fumer durant 6 semaines (en février et mars de chaque année) avec l’aide d’un parrain, en groupe ou soutenu par l’application SOS Défi et gagnez des prix.
Capsana
Dernière mise à jour : 5 mars 2025
Population cible
Personnes enceintes ou allaitantes et bébés de 0 et 1 an
Recommandations
- Recommander l’allaitement exclusif pendant les six premiers mois et la poursuite de l’allaitement jusqu’à deux ans et au-delà, tant et aussi longtemps que la mère et l’enfant veulent continuer, avec l’ajout d’aliments complémentaires;
- Recommander pour tous les nourrissons allaités, exclusivement ou partiellement, la prise quotidienne d’un supplément de 400 UI de vitamine D tout au long de l’allaitement;
- Soutenir la personne enceinte ou allaitante, ainsi que le père ou le coparent dans une prise de décision éclairée quant au mode d’alimentation du bébé;
- Soutenir la personne enceinte ou allaitante, ainsi que le père ou le coparent dans la préparation, l’amorce et la poursuite de l’allaitement :
- pour la préparation : Informer la personne que les premières semaines d’allaitement comportent fréquemment des difficultés et qu’il est important de prévoir du soutien de la part de personnes expérimentées avant l’arrivée du bébé : lui remettre la liste des ressources régionales
;
- pour l’amorce : souligner l’importance du contact peau à peau (méthode kangourou) et de l’allaitement exclusif (sauf si contre-indication médicale) pour favoriser une bonne production lactée;
- pour la poursuite : suivre l’horaire du bébé : le nourrir quand il a faim, jour et nuit et attendre que l’allaitement soit bien établi (6-8 semaines) avant de commencer à donner le lait maternel au biberon.
- pour la préparation : Informer la personne que les premières semaines d’allaitement comportent fréquemment des difficultés et qu’il est important de prévoir du soutien de la part de personnes expérimentées avant l’arrivée du bébé : lui remettre la liste des ressources régionales
- Encourager la personne enceinte ou allaitante, ainsi que le père ou le coparent à participer à des rencontres prénatales de groupe, à des rencontres postnatales de préparation et de soutien à l’allaitement (par exemple : haltes allaitement et cliniques du nourrisson en CLSC, organismes communautaires);
- S’assurer que dans les lieux de pratique, les préparations commerciales pour nourrissons ne fassent pas l’objet de promotion, d’exposition ou de « cadeaux » pour la personne enceinte ou allaitante;
- Discuter de la consommation de tabac fumé, de produits de vapotage ou de sachets contenant de la nicotine, ainsi que de la consommation d’alcool, de cannabis ou d’autres substances psychoactives durant la grossesse et l’allaitement (voir les fiches Tabagisme et vapotage durant la grossesse et l’allaitement et Consommation d’alcool et trouble de l’usage de l’alcool durant la grossesse et l’allaitement);
- Vérifier si l’environnement de travail comporte des risques pour la personne enceinte ou allaitante. Si c’est le cas, remplir le Certificat visant l’affectation ou le retrait préventif de la travailleuse enceinte ou qui allaite
. Une personne qui reçoit une affectation ou un retrait préventif pendant sa grossesse doit obtenir un nouveau certificat si elle veut exercer son droit à l’affectation ou au retrait préventif pendant l’allaitement. Le nouveau certificat doit attester des dangers présents au travail pour la santé de l’enfant allaité (par exemple : contaminants chimiques).
Pour en savoir plus
- Formation nationale en allaitement — Revitalisation de l’IAB à travers le développement des compétences au Québec
(formation de base de 3,5 heures ou formation complète de 7 h)
Ministère de la Santé et des Services sociaux (MSSS) - Allaitement — Portail d’information périnatale
Institut national de santé publique du Québec (INSPQ) - Tabac, grossesse et allaitement — Portail d’information périnatale
INSPQ - Alcool, grossesse et allaitement — Portail d’information périnatale
INSPQ - Initiative des amis des bébés
MSSS - L’initiative des amis des bébés — Orientations pour la mise en œuvre dans les établissements de santé et de services sociaux
Guide — MSSS - La nutrition du nourrisson né à terme et en santé : Recommandations de la naissance à six mois
et Recommandations pour l’enfant âgé de 6 à 24 mois
Santé Canada
Information pour la population
- AllaitWEB
Centre hospitalier universitaire Sainte-Justine (CHUSJ) - La préparation à l’allaitement
et Nourrir notre bébé au sein
Mieux vivre avec notre enfant de la grossesse à deux ans
INSPQ - Aide-mémoire pour les mères qui allaitent
MSSS - Ligue La Leche
- Fédération Nourri-Source
- Association québécoise des consultantes en lactation certifiées
- Vidéos sur l’allaitement
Global Health Media - Vidéo Bienfaits de l’allaitement
Centre hospitalier universitaire de Sainte-Justine - Info-Santé 811
Québec.ca - Service de soutien Ma Grossesse
Québec.ca
Dernière mise à jour : 30 avril 2025
Population cible
- Personnes enceintes ou qui prévoient le devenir et leur entourage
- Personnes qui allaitent et leur entourage
Recommandations
- Documenter la consommation d’alcool à chaque visite de soins qui s’y prête.
- Recommander d’éviter de consommer de l’alcool
(abstinence complète) à tous les trimestres de la grossesse ainsi que durant la période d’allaitement car aucune limite sécuritaire de consommation n’est établie.
- Éviter d’inquiéter les femmes si elles ont consommé de petites quantités d’alcool avant de savoir qu’elles étaient enceintes : le risque d’un trouble du spectre de l’alcoolisation fœtale
 dépend de la quantité, de la fréquence et du moment de la grossesse où l’alcool est consommé.
dépend de la quantité, de la fréquence et du moment de la grossesse où l’alcool est consommé. - Avec les personnes enceintes ou allaitantes qui consomment de l’alcool :
- Repérer celles qui présentent une consommation à risque à l’aide des trois premières questions de l’outil DÉBA-Alcool
 (28 questions);
(28 questions); - Détecter, parmi les personnes démontrant une consommation à risque, celles qui pourraient présenter un trouble de l’usage de l’alcool
 (TUA, DSM-5 page 643) à l’aide des 16 questions du Questionnaire bref sur la dépendance à l’Alcool (QBDA) du DÉBA-Alcool
(TUA, DSM-5 page 643) à l’aide des 16 questions du Questionnaire bref sur la dépendance à l’Alcool (QBDA) du DÉBA-Alcool  ; si le QBDA est positif, évaluer les conséquences de la consommation à l’aide des neuf dernières questions du DÉBA-Alcool (Évaluation des conséquences de la consommation d’alcool - ÉCCA);
; si le QBDA est positif, évaluer les conséquences de la consommation à l’aide des neuf dernières questions du DÉBA-Alcool (Évaluation des conséquences de la consommation d’alcool - ÉCCA); - Offrir une intervention rapide
visant l’abstinence;
- Lorsque la personne enceinte ou qui allaite ne se montre pas prête à cesser complètement sa consommation, viser la réduction des méfaits. Questionner les croyances et fournir des informations probantes;
- Discuter avec la personne d’une orientation vers les services appropriés du programme-services Dépendance de l’établissement régional, tels que définis dans le Plan d’action interministériel en dépendance 2018-2028
 (fiches 1, 2 et 3, p. 91 à 98);
(fiches 1, 2 et 3, p. 91 à 98); - Allaitement
: la personne souhaitant prendre une consommation devrait allaiter en premier et attendre 2 à 3 heures avant d’allaiter à nouveau. Cependant, si le bébé manifeste des signes de faim plus tôt, l’allaiter sans attendre. Si la personne souhaite prendre plus d’une consommation, elle doit utiliser du lait maternel exprimé à l’avance. Tant que la mère a de l’alcool dans le sang, son lait en contient et doit être jeté.
- Repérer celles qui présentent une consommation à risque à l’aide des trois premières questions de l’outil DÉBA-Alcool
- Offrir également des interventions visant à réduire la consommation d’alcool dans l’entourage de la personne enceinte ou qui allaite.
Pour en savoir plus
- Module de formation : Consommation d’alcool à risque et trouble de l'usage de l'alcool chez les adultes et durant la grossesse et l'allaitement
Ministère de la Santé et des Services sociaux - Alcool
Institut national de santé publique du Québec (INSPQ) - Programme national de formation en dépendances (PNFD)
Se référer à la Direction des programmes-services Santé mentale et Dépendances de l’établissement de votre territoire - Questionnaires et outils - Dépistage/évaluation du besoin d'aide – alcool/drogues
Recherche et intervention sur les substances psychoactives (RISQ) - Québec - Dépistage et conseils en matière de consommation d'alcool pendant la grossesse
Société des obstétriciens et gynécologues du Canada (SOGC) - Nos outils - Professionnel.le.s : Alcool
Association pour la santé publique du Québec (ASPQ) - Substances psychoactives
INSPQ - Consommation de drogues licites et illicites pendant la grossesse : répercussion sur la santé maternelle, néonatale et infantile

Centre canadien de lutte contre les toxicomanies (CCLT) - Consommation de substances psychoactives pendant la grossesse
Société des obstétriciens-gynécologues du Canada (SOGC)
Information aux personnes enceintes ou qui allaitent
- Capsule vidéo : La consommation d’alcool est loin d’être banale
Ministère de la Santé et des Services sociaux - Alcool (grossesse)
- Mieux vivre avec notre enfant de la grossesse à deux ans
INSPQ - Alcool, cannabis et autres drogues (allaitement)
- Mieux vivre avec notre enfant de la grossesse à deux ans
INSPQ - Cannabis et autres drogues (grossesse)
- Mieux vivre avec notre enfant de la grossesse à deux ans
INSPQ
Dernière mise à jour : 19 février 2025
Population cible
Personnes enceintes
Recommandations
À la première visite du suivi prénatal :
- offrir systématiquement le dépistage de la chlamydia, de la gonorrhée
, ainsi que de la syphilis, du virus de l’immunodéficience humaine (VIH) et des hépatites B et C
;
- évaluer les facteurs de risque d’ITSS
;
- offrir un counseling préventif
pour l’adoption et le maintien de comportements sécuritaires (voir la section 9.3, pages 70-71 du Guide québécois de dépistage des ITSS);
- offrir les vaccins en vous référant à la section pour les conduites spécifiques en lien avec la grossesse
du Protocole d’immunisation du Québec
.
Pendant le suivi de grossesse :
- réévaluer la présence de facteurs de risque
chez la personne enceinte et son partenaire et, si indiqué, offrir un nouveau dépistage;
- offrir un counseling préventif
pour l’adoption et le maintien de comportements sécuritaires (voir la section 9.3, pages 70-71 du Guide québécois de dépistage des ITSS);
- soutenir les personnes atteintes d’une ITSS pour qu’elles avisent leurs partenaires
;
- offrir une chimioprophylaxie
aux personnes exposées, lorsqu’indiqué.
Au moment de l’accouchement :
- rechercher systématiquement les résultats de dépistage des ITSS. Si les résultats ne sont pas disponibles, offrir d’effectuer immédiatement le dépistage de la chlamydia, de la gonorrhée
, ainsi que de la syphilis, du virus de l’immunodéficience humaine (VIH) et des hépatites B et C
;
- consulter la fiche Chimioprophylaxie de la conjonctivite néonatale du Guide des bonnes pratiques en prévention clinique.
Pour en savoir plus
- Que doit savoir une femme enceinte à propos des tests de dépistage du VIH et des autres ITSS
Ministère de la Santé et des Services sociaux (MSSS) - Programme d’intervention sur l’infection par le VIH et la grossesse
MSSS - Outils sur la prévention clinique des ITSS
MSSS - La prophylaxie préexposition au virus de l’immunodéficience humaine : Guide pour les professionnels de la santé du Québec
MSSS - Guide pour la prophylaxie et le suivi après une exposition au VIH, au VHB et au VHC
MSSS - Programmation nationale de formations en ITSS, substances psychoactives, diversité sexuelle et pluralité des genres
Institut national de santé publique du Québec (INSPQ) - Augmentation des cas de syphilis congénitale
INSPQ
Information pour la population
- Enceinte ou vous pensez le devenir… Et les infections transmissibles sexuellement et par le sang?
MSSS - Entre caresses et baisers, une ITSS s’est faufilée… Il faut en parler
MSSS - Infections transmissibles sexuellement et par le sang (ITSS) et grossesse
Québec.ca - Infections transmissibles sexuellement et par le sang
Québec.ca - Service de soutien Ma grossesse
Québec.ca
Dernière mise à jour : 7 janvier 2025
Population cible
- Personnes qui prévoient devenir enceintes, qui sont enceintes ou ont accouché depuis moins de 2 ans;
- Tous les enfants de 0 et 1 an.
Recommandations
Pour les soins aux personnes chez lesquelles on suspecte un excès de poids corporel, il est recommandé que les professionnels de la santé :
- Prennent conscience de l’influence de leurs propres croyances et attitudes concernant l’obésité;
- Utilisent un langage non stigmatisant et dépourvu de jugement;
- Tiennent compte des préjugés possibles des personnes envers elles-mêmes (biais internalisés), de leur famille et de leur entourage, qui peuvent affecter leur estime de soi ou leur socialisation (p. ex. : intimidation, stigmatisation);
- Évitent de présupposer qu’un symptôme ou une plainte de ces personnes soient reliés à leur poids;
- Demandent aux personnes et à leur famille l’autorisation de discuter des enjeux entourant le poids et non du poids lui-même, sans utiliser de mots, d’images ou de pratiques (p. ex. : usage de mobilier ou de matériel médical non adaptés) à connotation négative;
- Explorent avec les personnes comment elles se sentent par rapport à leur poids (p. ex. : préoccupation excessive à l’égard du poids) et les encourager à exprimer leurs attentes;
- Visent avant tout l’amélioration de la santé et du bien-être des personnes;
- Déconseillent toute intervention visant une perte de poids rapide et non axée sur l’acquisition de saines habitudes de vie (p. ex. : diètes, automédication, produits naturels, suppléments alimentaires).
Pour les personnes qui prévoient devenir enceintes :
- À chaque visite qui s’y prête, mesurer la hauteur et le poids de la personne pour déterminer l’indice de masse corporelle (IMC = poids en kilogrammes/[hauteur en mètres] 2)
;
- Mesurer le tour de taille (TT) en centimètres, si l’IMC est entre 25 et 34,9 kg/m2, pour identifier l’obésité abdominale (TT ≥ 88 cm), qui est associée à un risque accru de maladie cardiovasculaire et de diabète de type 2;
- En présence d’un problème d’embonpoint ou d’obésité, se référer aux recommandations de la fiche Obésité chez les adultes;
- Informer, avec sensibilité et sans la confronter, la personne ayant un IMC ≥ 30 des risques possibles d’infertilité, de complications de l’obésité pendant la grossesse et l’accouchement et des risques à long terme pour sa santé et celle de l’enfant à naitre, puis lui offrir les conseils et le soutien appropriés pour réduire ces risques;
- Conseiller d’éviter toute consommation d’alcool (voir fiche Consommation d’alcool et trouble de l’usage de l’alcool durant la grossesse et l’allaitement), le tabagisme et le vapotage (voir fiche Tabagisme et vapotage en périnatalité), ainsi que la consommation d’autres substances;
- Conseiller de prendre quotidiennement 0,4 mg (400 μg) d’acide folique, en combinaison avec des multivitamines, 3 mois avant la conception et durant toute la période de grossesse et d’allaitement. Les personnes avec un IMC ≥ 30 requièrent généralement un dosage plus élevé (4 mg d’acide folique), 3 mois avant la conception et durant les 12 premières semaines de grossesse (voir fiche Acide folique et multivitamines en périnatalité).
Pour les personnes enceintes :
- Dès la première consultation, s’informer de la hauteur et du poids de la personne avant la grossesse pour déterminer quel était son IMC et s’en servir pour l’aider à planifier un gain de poids santé pendant la grossesse
;
- Informer, avec sensibilité et sans la confronter, la personne ayant un IMC ≥ 30 des risques de complications de l’obésité pendant la grossesse et l’accouchement, et des risques à long terme pour sa santé et celle de l’enfant à naitre, puis lui offrir les conseils et le soutien appropriés pour réduire ces risques;
- Conseiller de prendre quotidiennement 0,4 mg (400 μg) d’acide folique, en combinaison avec des multivitamines durant toute la période de grossesse et d’allaitement. Les personnes avec un IMC ≥ 30 requièrent généralement un dosage plus élevé (4 mg d’acide folique) durant les 12 premières semaines de grossesse (voir fiche Acide folique et multivitamines en périnatalité).
- Offrir à toute personne enceinte des conseils visant de saines habitudes de vie :
- Abstention du tabagisme, du vapotage et de la consommation d’alcool et de drogues;
- Promotion de l’allaitement, d’une saine alimentation
et d’une activité physique régulière
;
- Gestion équilibrée du temps d’écrans, du stress et des habitudes de sommeil, en recherchant au besoin du soutien psychologique
).
- Offrir à la personne ayant un IMC avant la grossesse ≥ 30 :
- des interventions plus intensives concernant les saines habitudes de vie, si possible en équipe interdisciplinaire;
- les dépistages et traitements préventifs appropriés (p. ex. : risque accru de diabète gestationnel, d’hypertension gestationnelle, de thromboembolie veineuse, de troubles anxieux et dépressifs).
Pour les personnes en post-partum :
- Offrir un soutien accru pour l’initiation et le maintien de l’allaitement, qui diminue le risque d’obésité chez l’enfant (voir fiche Allaitement).
- Si la personne allaite :
- poursuivre la prise quotidienne de 0,4 mg (400 μg) d’acide folique, en combinaison avec des multivitamines durant toute la période de l’allaitement (voir fiche Acide folique et multivitamines en périnatalité);
- promouvoir une saine alimentation
et l’abstention d’alcool (voir fiche Consommation d’alcool et trouble de l’usage de l’alcool en périnatalité) ou d’autres substances pouvant passer dans le lait
- Que la personne allaite ou non, promouvoir une saine alimentation, une activité physique régulière
, une gestion équilibrée du temps d’écrans, du stress et des habitudes de sommeil en recherchant au besoin du soutien psychologique
.
Pour les enfants de 0 et 1 an
- À toutes les visites de soins primaires, effectuer un suivi de la croissance en utilisant les courbes de croissance 2014 de l’Organisation mondiale de la Santé (OMS) pour le Canada
, qui diffèrent selon l’âge et le sexe. De la naissance à 24 mois, utiliser la courbe des percentiles de poids pour la longueur :
- > 85e = risque d’excès de poids;
- > 97e = embonpoint;
- > 99,9e = obésité.
- Offrir à tous les parents des conseils sur les saines habitudes de vie (nutrition, activité physique, usage des écrans et habitudes de sommeil), visant l’amélioration de la santé et du bien-être de leur enfant.
- Investiguer ou référer les enfants présentant une obésité sévère et inexpliquée pour éliminer des causes rares (p. ex. : génétiques ou endocriniennes).
Pour en savoir plus
Personnes qui prévoient devenir enceintes, qui sont enceintes ou ont accouché depuis moins de 2 ans :
- Lignes directrices sur la nutrition pendant la grossesse à l’intention des professionnels de la santé : gain de poids pendant la grossesse
Santé Canada - Alimentation et gain de poids durant la grossesse
Institut national de santé publique du Québec (INSPQ) - Weight management over the reproductive years for adult women living with obesity (en anglais)

Obesity Canada - Directive clinique No 391 — Grossesse et obésité maternelle Partie 1 : Préconception et soins prénataux
Société des obstétriciens et gynécologues du Canada (SOGC) - Directive clinique No 392 — Grossesse et obésité maternelle Partie 2 : Planification en équipe de l’accouchement et soins post-partum
SOGC - Healthy weight and weight gain in pregnancy: behavioral counseling interventions (en anglais)
United-States Preventive Services Task Force (USPSTF) - Directives canadiennes 2025 concernant l’activité physique, le comportement sédentaire et le sommeil au cours de la première année post-partum
Société canadienne de physiologie de l’exercice (SCPE) - Directives canadiennes en matière d’activité physique pendant la grossesse
SCPE
Enfants 0 et 1 an :
- Module de formation : Obésité chez les enfants et les adolescents
Ministère de la Santé et des Services sociaux (MSSS) - Canadian pediatric obesity clinical practice guideline
(en anglais)
Obesity Canada (Ce guide n’aborde pas la prévention, mais uniquement le traitement de l’obésité pédiatrique. Il est difficilement applicable aux enfants de moins de 2 ans)
Information pour la population
Personnes qui prévoient devenir enceintes, qui sont enceintes ou ont accouché depuis moins de 2 ans :
- Ma grossesse
MSSS - Alimentation pendant la grossesse
Québec.ca - Une saine alimentation pendant la grossesse et l’allaitement
Santé Canada - Calculateur de gain de poids pendant la grossesse
Santé Canada - Toi, moi et bébé
Centre hospitalier universitaire de Sainte-Justine (CHUSJ) - Activités physiques Mieux-vivre avec notre enfant de la grossesse à deux ans
INSPQ - Grossesse et nouveau-né-promotion de la santé
Centre hospitalier universitaire de Sainte-Justine (CHUSJ) - Changements physiques — Mieux vivre avec notre enfant de la grossesse à deux ans
INSPQ
Enfants 0 et 1 an :
- Capsule Vidéo – Obésité chez les enfants et les adolescents
MSSS - Alimentation des bébés et des nourrissons
Québec.ca - Alimentation - Mieux vivre avec notre enfant de la grossesse à deux ans
INPSQ - Bébés joufflus - Mieux vivre avec notre enfant de la grossesse à deux ans
INSPQ - La nutrition du nourrisson né à terme et en santé : recommandations pour l’enfant âgé de 6 à 24 mois
Santé Canada - Jeunes en action, jeunes en santé
Société canadienne de pédiatrie - Directives canadiennes en matière de mouvement sur 24 heures
Société canadienne de physiologie de l’exercice - De saines habitudes de sommeil pour votre bébé et votre enfant
Société canadienne de pédiatrie - Utilisation équilibrée des écrans chez les jeunes
Québec.ca - Conseils pour la prévention et le traitement de l’obésité chez l’enfant

ABCdaire suivi collaboratif des 0-5 ans : Centre hospitalier universitaire de Sainte-Justine
Dernière mise à jour : 8 septembre 2025
En soutien au Programme québécois d’immunisation (PQI)
Populations cibles
- Toutes les personnes qui envisagent une grossesse, qui sont enceintes ou qui allaitent
- Tous les enfants de moins de 0-1 an
Recommandations
Personnes qui envisagent une grossesse ou qui sont enceintes :
- Recommander la vaccination de base :
- Calendrier régulier de vaccination
;
- Amorce de la vaccination de base chez les adolescentes et chez les adultes qui n’ont jamais été vaccinées;
- Mise à jour de la vaccination de base
chez les personnes ayant déjà reçu des doses de vaccins.
- Calendrier régulier de vaccination
- Recommander les autres vaccins indiqués selon les conditions médicales, les milieux ou les habitudes de vie
.
Vous référer au Protocole d’immunisation du Québec (PIQ) pour les conduites spécifiques en lien avec la grossesse .
Personnes qui allaitent et enfants allaités :
- Encourager la vaccination de l’enfant, qu’il soit allaité ou non, et rappeler que l’allaitement n’entrave pas la vaccination;
- Vous référer au PIQ pour la conduite spécifique en lien avec l’allaitement
.
Enfants de 0 et 1 an :
- Recommander la vaccination de base :
- Calendrier régulier de vaccination
(2, 4, 12 et 18 mois);
- Enfants ayant des retards dans leur vaccination de base
;
- Amorce de la vaccination de base
chez les enfants qui n’ont jamais été vaccinés, selon les groupes d’âge (3 mois à moins de 1 an
, 1 à 3 ans
);
- Mise à jour de la vaccination de base
chez les enfants ayant déjà reçu des doses de vaccins.
- Calendrier régulier de vaccination
- Recommander les autres vaccins indiqués selon les conditions médicales, les milieux ou les habitudes de vie
.
Pour en savoir plus
- Protocole d’immunisation du Québec (PIQ)
Ministère de la Santé et des Services sociaux (MSSS) - Formation de base en immunisation et vaccinations spécifiques
MSSS - Programme d’entretien motivationnel en maternité pour l’immunisation des enfants (EMMIE)
MSSS - Description des maladies évitables par la vaccination
MSSS - Communication efficace en vaccination
MSSS - Questions et réponses sur la vaccination
MSSS - Vaccination de la femme enceinte contre la coqueluche - Questions et réponses pour les professionnels de la santé
MSSS - Calendrier de vaccination-Personnes nouvellement arrivées au Québec
MSSS - Guide d’intervention santé-voyage
Institut national de santé publique du Québec - Aide à la décision pour la prophylaxie antitétanique
MSSS
Information pour la population
- Programme québécois d’immunisation
Québec.ca - Vaccination — Information générale
Québec.ca - Vaccination pendant la grossesse
Québec.ca - Démystifier les croyances sur les risques de la vaccination
Québec.ca - Programme d’entretien motivationnel en maternité pour l’immunisation des enfants (EMMIE)
Québec.ca - Coqueluche — Protection et prévention pour les personnes enceintes
Québec.ca - Vaccination des femmes enceintes contre la coqueluche
MSSS - Vaccination des enfants
Québec.ca - Feuilles d’information pour les personnes à vacciner
MSSS
Dernière mise à jour : 30 avril 2025
Population cible
- Toutes les personnes enceintes ou qui envisagent de le devenir
- Tous les enfants de moins de 2 ans
Recommandations
Chez la femme enceinte ou qui envisage de le devenir :
- Recommander l’examen annuel chez le dentiste :
- avant la grossesse : prévoir l’examen buccodentaire et les traitements requis pour une diminution des risques de complications durant la grossesse;
- durant la grossesse : prévoir l’examen buccodentaire le plus tôt possible, si le rendez-vous n’est pas déjà pris.
- Recommander l’hygiène quotidienne de la bouche (voir la fiche Santé dentaire chez les adultes).
- Recommander l’allaitement
qui favorise le bon développement du visage et de la bouche (voir fiche Allaitement dans la section périnatalité).
Chez l’enfant de 0 à 2 ans :
- Recommander aux parents de réaliser l’hygiène quotidienne de la bouche :
- dès la naissance :
- nettoyer les gencives et l’intérieur de la bouche avec un linge propre et humide enroulé autour du doigt ;
- dès l’apparition de la première dent :
- brosser les dents au moins 2 fois par jour;
- utiliser du dentifrice fluoré correspondant à un grain de riz
:
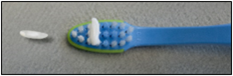
- dès la naissance :
- Coucher l’enfant dans une position stable pour faciliter le brossage.
- Procéder au dépistage précoce des signes de la carie et à la vérification de l’hygiène buccodentaire en pratiquant la technique « soulève la lèvre
 ». Enseigner à faire la technique « soulève la lèvre » pour que le parent puisse l’appliquer à la maison une fois par mois.
». Enseigner à faire la technique « soulève la lèvre » pour que le parent puisse l’appliquer à la maison une fois par mois. - Recommander l’examen annuel chez le dentiste
:
- à 1 an (soit environ 6 mois après l’apparition des premières dents en bouche) ;
- ensuite, au moins une fois par année ou selon la recommandation du dentiste.
- Recommander l’adoption de saines habitudes alimentaires
, afin de prévenir la carie dentaire :
- Préférer les collations faibles en sucre qui ne collent pas aux dents (par exemple : légumes et fruits frais, fromage, yogourt, lait, œuf, houmous, tartinade de tofu) ;
- Si des aliments sucrés ou collants sont consommés, les servir au moment des repas et non en collation ;
- Entre les repas, faire de l’eau la boisson de choix pour l’enfant
.
- Si le biberon est utilisé, recommander :
- de ne pas laisser l’enfant dormir avec son biberon ;
- d’éliminer le biberon vers l’âge de 1 an.
- Si la sucette est utilisée, recommander :
- un usage limité ;
- de ne pas tremper la sucette dans le sucre (par exemple : miel, sirop de maïs ou tout autre produit sucré).
- Recommander des moyens pour soulager les malaises associés à la poussée des dents (les premières dents poussent vers l’âge de 6 mois) :
- mordiller une débarbouillette propre, humide et froide ;
- mordiller un anneau de dentition sans polychlorure de vinyle (PVC) approuvé par Santé Canada. Réfrigérer l’anneau si désiré, mais ne pas le congeler ; l’enfant pourrait se blesser la bouche ;
- frotter les gencives avec un doigt propre ;
- donner de l’acétaminophène au besoin.
Pour en savoir plus
- Formation sur la santé dentaire des parents et de leur enfant de la grossesse à 5 ans - Diaporama narré pour les professionnels
Ministère de la Santé et des Services sociaux (MSSS) - Conseils de prévention dentaire 0-5 ans – Outil pour les intervenants
MSSS - Activités et services offerts en santé dentaire publique – Petite enfance et préscolaire
MSSS - Brossage des dents chez les enfants de 6 ans et moins – Position du directeur national de santé publique
MSSS
Information à la population
- Fiche : Bouche propre et en santé – De la première dent jusqu’à 6 ans
MSSS - Trouver les programmes gouvernementaux et autres solutions d’accès aux soins buccodentaires
Ordre des dentistes du Québec – Dentaccès - Trouver un dentiste
Ordre des dentistes du Québec - Prévenir la carie dentaire
Québec.ca - Brossage des dents chez les enfants âgés de 6 ans et moins avec un dentifrice fluoré
– Guide parental
MSSS - Calendrier de brossage des dents à la maison
MSSS - Dents de bébé
– Mieux vivre avec notre enfant de la grossesse à deux ans
Institut national de santé publique du Québec (INSPQ) - Assurance maladie – Services dentaires couverts
Régie de l’assurance maladie du Québec
Dernière mise à jour : 7 février 2025
Population cible
Toute personne âgée de 12 à 45 ans qui pourrait devenir enceinte, qui est enceinte ou qui allaite.
Recommandations
- Promouvoir une alimentation saine, riche en folate (p. ex. : légumineuses, légumes verts, farine enrichie, œufs et fruits citrins) et en choline (p. ex. : viande et jaunes d’œufs).
- Dès qu’une grossesse est planifiée ou établie, dans l’attente d’une stratification du niveau de risque d’anomalie du tube neural (ATN) ou d’autre anomalie congénitale sensible à l’acide folique (p. ex. : anomalie congénitale cardiaque, fente oro-faciale, anomalie réductionnelle de membre ou anomalie des voies urinaires), offrir une supplémentation orale en acide folique, à raison de 0,4 à 1 mg par jour, sous forme de multivitamines en comprimés.
- Quel que soit le dosage utilisé jusqu’à 12 semaines de grossesse, conseiller à toutes les personnes enceintes de ne pas dépasser 1 mg d’acide folique par jour au-delà de la 12e semaine.
- Stratifier dès que possible le niveau de risque d’ATN ou d’autre anomalie congénitale sensible à l’acide folique, selon les antécédents de la personne et de sa famille :
- Risque faible :
- Aucune augmentation détectée du risque d’ATN ou d’autre anomalie congénitale sensible à l’acide folique.
- Risque moyen :
- Personnes ayant déjà porté un fœtus ou eu un nouveau-né sans ATN, mais atteint d’une autre anomalie congénitale sensible à l’acide folique;
- Personnes présentant des conditions associées à la carence en acide folique, notamment un diabète pré-gestationnel, une pathologie gastro-intestinale ou un antécédent de dérivation gastrique, une utilisation de médicaments ayant des effets physiologiques antagonistes à l’acide folique (p. ex. : méthotrexate, phénytoïne, carbamazépine, valproate, sulfasalazine), un trouble de l’usage de l’alcool ou des antécédents de non-observance d’un traitement médicamenteux oral pouvant nuire à l’atteinte d’un taux adéquat d’acide folique par la supplémentation.
- Risque élevé :
- Personnes atteintes d’une ATN ou qui ont un parent au premier degré atteint d’une ATN ou qui ont déjà porté un fœtus ou eu un nouveau-né atteint d’une ATN.
- Personnes à risque accru de porter un fœtus atteint d’une ATN ou d’une autre anomalie congénitale sensible à l’acide folique, en raison d’un indice de masse corporelle préconceptionnel ≥ 30 OU d’antécédents médicaux ou chirurgicaux complexes, chez lesquelles le taux sérique d’acide folique est inférieur à la normale.
- Risque faible :
- Ajuster le dosage de la supplémentation en acide folique au niveau de risque identifié :
- Personnes à risque faible : encourager la prise d’un supplément multivitaminique oral quotidien contenant 0,4 à 1 mg d’acide folique, 2,6 µg de vitamine B12 et 16 à 20 mg de fer élémentaire, pour la période de 2 à 3 mois précédant la conception (période préconceptionnelle), pendant toute la grossesse et pendant 4 à 6 semaines post-partum (en l’absence d’allaitement) ou jusqu’à la fin de l’allaitement.
- Personnes à risque moyen, prévoir 2 phases :
- De la période préconceptionnelle à 12 semaines de grossesse : supplément multivitaminique oral quotidien contenant 1 mg d’acide folique, 2,6 µg de vitamine B12 et 16 à 20 mg de fer élémentaire. La prise quotidienne d’un supplément multivitaminique contenant 1,1 mg d’acide folique est acceptable ;
- Après 12 semaines de grossesse et pendant 4 à 6 semaines post partum (en l’absence d’allaitement) ou jusqu’à la fin de l’allaitement : supplément multivitaminique oral quotidien contenant 0,4 à 1 mg d’acide folique, 2,6 µg de vitamine B12 et 16 à 20 mg de fer élémentaire.
- Personnes à risque élevé, prévoir 2 phases :
- De la période préconceptionnelle à 12 semaines de grossesse : encourager une dose totale quotidienne de 4 mg d’acide folique (un supplément multivitaminique oral quotidien contenant 1 mg d’acide folique, 2,6 µg de vitamine B12 et 16 à 20 mg de fer élémentaire, PLUS trois comprimés de 1 mg d’acide folique). La prise quotidienne d’un supplément multivitaminique contenant 5 mg d’acide folique est acceptable ;
- Après 12 semaines de grossesse et jusqu'à 4 à 6 semaines post-partum (en l’absence d’allaitement) ou jusqu’à la fin de l’allaitement : supplément multivitaminique oral quotidien contenant 0,4 à 1 mg d’acide folique, 2,6 µg de vitamine B12 et 16 à 20 mg de fer élémentaire.
Pour en savoir plus
- Directive clinique no427 : Suppléments d’acide folique et multivitamines en prévention des anomalies congénitales sensibles à l’acide folique
Société des obstétriciens et gynécologues du Canada (SOGC) - Corrigendum dans la « Directive clinique no 427 : Suppléments d’acide folique et multivitamines en prévention des anomalies congénitales sensibles à l’acide folique » [J Obstet Gynaecol Can 44 (2022) 720-732]

SOGC - Le folate et les anomalies du tube neural : le rôle des suppléments et des aliments enrichis
Société canadienne de pédiatrie - Considérations nutritionnelles pendant la grossesse et pour soutenir l’allaitement
Guide alimentaire canadien - Folic Acid Supplementation to Prevent Neural Tube Defects: Preventive Medication
(en anglais seulement)
United-States Preventive Services Task Force
Information pour la population
- Acide folique et anomalies du tube neural
Santé Canada - L’acide folique : En consommez-vous suffisamment ? (fiches d’information)
Santé Canada - Suppléments de vitamines et de minéraux
- Mieux vivre avec notre enfant de la grossesse à deux ans
Institut national de santé publique du Québec
Dernière mise à jour : 9 janvier 2025
En soutien au Programme québécois de dépistage néonatal sanguin (PQDNS)
Population cible
Tous les nouveau-nés du Québec
Recommandations
- Lors du suivi prénatal, informer les parents (ou le tuteur légal) sur le Programme québécois de dépistage néonatal sanguin (PQDNS)
. Les principaux types de maladies dépistées sont :
- des erreurs innées du métabolisme (EIM) (p. ex. : phénylcétonurie);
- l’hypothyroïdie congénitale (HC);
- les syndromes drépanocytaires majeurs (SDM);
- la fibrose kystique (FK);
- l’amyotrophie spinale (SMA);
- le déficit immunitaire combiné sévère (SCID)
- Recommander la participation au PQDNS, tout en soulignant qu’elle demeure volontaire :
- À l'aide de l'outil d'aide à la discussion
informer les parents sur le dépistage afin d’éclairer leur décision de participer ou non.
- À l'aide de l'outil d'aide à la discussion
- Une infirmière ou une sage-femme effectuera le prélèvement entre 24 et 48 heures de vie, après l’obtention d’un consentement verbal du parent ou du tuteur légal.
- Après le prélèvement sanguin, le parent ou le tuteur légal sera contacté uniquement si:
- le prélèvement est inutilisable;
- un autre prélèvement est nécessaire pour confirmer un résultat;
- l’enfant obtient un résultat positif pour l’une des maladies dépistées.
Pour en savoir plus
- Dépistage néonatal sanguin
Ministère de la Santé et des Services sociaux (MSSS) - PQDNS : Cadre de référence
MSSS - Guide de pratique pour le dépistage néonatal sanguin et outil d’aide à la discussion — Destiné aux infirmières en périnatalité et aux sages-femmes
MSSS - Programme de dépistage néonatal — Professionnels
Centre hospitalier universitaire (CHU) de Québec
Information aux parents
- Dépistage sanguin chez les nouveau-nés — Dépliant
MSSS - Dépistage sanguin chez les nouveau-nés
Québec.ca - Programme québécois de dépistage néonatal sanguin
CHU de Québec
Dernière mise à jour : 30 avril 2025
En soutien au Programme québécois de dépistage de la surdité chez les nouveau-nés
Population cible
Tous les nouveau-nés admissibles au Régime de l’assurance maladie du Québec (RAMQ), qu’ils soient nés au Québec ou à l’extérieur de la province
Âge ciblé pour le dépistage :
- Nouveau-né à terme : à partir de 24 heures de vie et avant l’âge de 1 mois de vie à la signature du formulaire de consentement
- Nouveau-né prématuré : à partir de 34 semaines de gestation et avant 1 mois d’âge corrigé (AC)* à la signature du formulaire de consentement
* Âge corrigé (AC) = âge chronologique duquel on soustrait le nombre de semaines de prématurité
Recommandations
- Lors du suivi de grossesse, l’infirmière, la sage-femme ou le médecin doit :
- informer les parents de l’existence du PQDSN;
- leur remettre le dépliant du PQDSN
.
- À la suite de la naissance, l’infirmière ou la sage-femme formée par le PQDSN doit :
- présenter le programme à la famille et lui offrir d’y participer;
- à l’aide du dépliant du PQDSN
, discuter des avantages et des inconvénients d’y participer afin d’obtenir un consentement éclairé;
- recueillir la réponse des parents sur le formulaire de consentement à la participation au Programme québécois de dépistage de la surdité chez les nouveau-nés
;
- rechercher la présence de facteurs de risque de surdité chez le nouveau-né et consigner l’information dans la Liste des facteurs de risque de surdité
;
- procéder au dépistage selon la procédure en vigueur dans l’établissement.
- S’assurer que les bébés qui naissent en maison de naissance sont dirigés vers le centre hospitalier affilié pour que le dépistage soit réalisé lors d’un rendez-vous en externe.
- Orienter les parents qui avaient refusé la participation au PQDSN et qui changent d’idée vers le centre hospitalier offrant le dépistage dans leur région. Cette démarche doit avoir lieu avant que le bébé ait atteint l’âge de 1 mois. Passé ce délai, les parents doivent obtenir une référence médicale pour une consultation en audiologie.
- Référer en audiologie tout enfant dont l’audition suscite des doutes, qu’il ait ou non participé au PQDSN. La réussite du dépistage ne permet pas de conclure à une audition normale. Elle ne permet pas non plus d’écarter la possibilité d’une surdité d’apparition tardive.
Pour en savoir plus
- Cadre de référence du Programme québécois sur le dépistage de la surdité chez les nouveau-nés
Ministère de la Santé et des Services sociaux (MSSS) - Formation Activités préalables au test de dépistage (quatre modules totalisant deux heures)
Centre hospitalier universitaire Sainte-Justine
Information pour la population
- Dépistage de la surdité chez les nouveau-nés
Québec.ca - L’ouïe de votre bébé
Soins de nos enfants – Société canadienne de pédiatrie - Guides et documents de sensibilisation à la surdité
Association du Québec pour enfants avec problèmes auditifs (AQEPA) - Le dépistage néonatal
AQEPA
Dernière mise à jour : 24 juillet 2025
Population cible
- Toutes les personnes qui envisagent une grossesse ou qui sont enceintes
- Tous les enfants âgés de 0 et 1 an.
Recommandations
Offrir un counseling aux personnes enceintes ou qui prévoient le devenir pour minimiser les risques associés aux rayonnements ultraviolets (UV).
- Rappeler que les personnes avec les prédispositions physiques suivantes sont plus à risque de développer des maladies de la peau et de l’œil, incluant des cancers :
- une pigmentation claire de la peau ;
- des taches de rousseur ;
- une peau qui rougit rapidement au soleil ;
- des cheveux roux ou blonds ;
- des yeux bleus, verts ou gris.
- Même chez les personnes à la peau foncée, l’usage de crème solaire est recommandé afin d’éviter une pigmentation anormale.
- Rappeler que les nuages et l’eau ne bloquent qu’une partie des rayons ultraviolets. Ceux-ci sont réfléchis par la neige, le sable et l’eau, ce qui augmente l’exposition.
- Conseiller de limiter l’exposition au soleil entre 11 h et 15 h.
- Recommander de vérifier l’indice UV à l’aide de l’application Sunsmart Global UV
de l’Organisation mondiale de la Santé (OMS) pour planifier les sorties à l’extérieur. Conseiller d’appliquer de la crème solaire dès que l’indice UV est supérieur à 3.
- Recommander d’utiliser d’abord des méthodes physiques contre les rayonnements UV, par exemple :
- se tenir à l’ombre ou sous un parasol ;
- porter un chapeau à large bord ;
- porter un chandail-maillot à manches longues ;
- porter des vêtements pâles et longs ;
- porter des lunettes solaires ayant la mention « 100 % Protection UV » ou encore « UV 400 ».
- Recommander d’appliquer généreusement une crème solaire ayant un facteur de protection solaire (FPS) d’au moins 30 et résistante à l’eau, approuvée par l’Association canadienne de dermatologie
, 30 minutes avant l’exposition. Pour un adulte, recommander une quantité correspondant à 1 cuillère à thé pour couvrir le visage et le cou et de 2 à 3 cuillères à soupe pour le reste du corps. Il est conseillé de réappliquer toutes les 2 heures, ou après chaque baignade ou activité physique intense, en complément des méthodes physiques. L’oxyde de zinc et le dioxyde de titane sont considérés comme les filtres UV minéraux les plus sécuritaires pendant la grossesse.
- Conseiller de tester d’abord la crème solaire sur une petite surface de la peau de l’intérieur de l’avant-bras en suivant le délai recommandé selon les instructions du produit, lors de la première application, afin de prévenir une réaction allergique possible.
- Recommander d’éviter toute séance de bronzage, que ce soit au soleil ou par des appareils de bronzage artificiel.
- Conseiller de consulter une pharmacienne ou un pharmacien concernant l’usage de médicaments ou de cosmétiques pouvant avoir un effet photosensibilisant
.
Pour les enfants âgés de 0 à 23 mois :
- Sensibiliser les parents aux risques associés aux rayonnements UV.
- Rappeler que les enfants avec les prédispositions physiques suivantes sont plus à risque de développer des maladies de la peau et de l’œil, incluant des cancers :
- une pigmentation claire de la peau ;
- des taches de rousseur ;
- une peau qui rougit rapidement au soleil ;
- des cheveux roux ou blonds ;
- des yeux bleus, verts ou gris.
- Rappeler que les enfants avec les prédispositions physiques suivantes sont plus à risque de développer des maladies de la peau et de l’œil, incluant des cancers :
- Même chez les enfants à peau foncée, l’usage de crème solaire est recommandé afin d’éviter des problèmes de pigmentation anormale.
- Rappeler que les nuages et l’eau ne bloquent qu’une partie des rayons ultraviolets. De plus, ces derniers sont réfléchis par la neige, le sable et l’eau ce qui augmente l’exposition.
- Conseiller de limiter l’exposition de l’enfant au soleil entre 11 h et 15 h.
- Recommander de vérifier l’indice UV à l’aide de l’application Sunsmart Global UV
de l’Organisation mondiale de la Santé (OMS) pour planifier les sorties à l’extérieur. Conseiller d’appliquer de la crème solaire à l’enfant si l’indice UV est supérieur à 3.
- Recommander d’utiliser d’abord des méthodes physiques contre les rayonnements UV, par exemple :
- se tenir à l’ombre ou sous un parasol ;
- porter un chapeau à large bord ;
- porter des chandails-maillot à manches longues ;
- porter des vêtements pâles et longs ;
- si souhaité, porter des lunettes solaires ayant la mention « 100 % Protection UV » ou encore « UV 400 ».
- Ne pas asseoir l’enfant de moins de 6 mois face au soleil, en raison des risques oculaires résultant des rayons UV, particulièrement si ceux-ci sont réfléchis par le sable, l’eau ou la neige.
- Ne pas appliquer de crème solaire chez les bébés de moins de 6 mois. Cela pourrait causer une réaction allergique.
- Recommander d’appliquer généreusement chez l’enfant de plus de 6 mois, une crème solaire ayant un facteur de protection solaire (FPS) d’au moins 30 et résistant à l’eau, approuvée par l’Association canadienne de dermatologie
, 30 minutes avant l’exposition. La crème solaire doit correspondre aux quantités suivantes pour un adulte : 1 cuillère à thé pour le visage et le cou et 2 à 3 cuillères à soupe pour le reste du corps.
- La quantité doit être adaptée selon la taille de l’enfant. Il est conseillé de répéter l’application aux 2 heures, ou après chaque baignade ou activité physique intense, en complément des méthodes physiques.
- Conseiller de tester d’abord la crème solaire sur une petite surface de la peau de l’intérieur de l’avant-bras en suivant le délai recommandé selon les instructions du produit, lors de la première application, afin de prévenir une réaction allergique possible.
- Recommander d’appliquer généreusement chez l’enfant de plus de 6 mois, une crème solaire ayant un facteur de protection solaire (FPS) d’au moins 30 et résistant à l’eau, approuvée par l’Association canadienne de dermatologie
- Conseiller de consulter une pharmacienne ou un pharmacien concernant l’usage de médicaments ou de cosmétiques pouvant avoir un effet photosensibilisant
.
Pour en savoir plus
- Cancer de la peau avec présence de mélanome
Santé Canada - Mélanome
— Ligne directrice
Groupe d’étude canadien sur les soins de santé préventifs - Skin Cancer Prevention: Behavioral Counseling
(en anglais seulement)
United States Preventive Services Task Force - Les écrans solaires
 — Ce qu’il faut savoir pour choisir un produit sûr et efficace
— Ce qu’il faut savoir pour choisir un produit sûr et efficace
Association canadienne de dermatologie
Information pour la population
- Se protéger du soleil et des rayons UV
Québec.ca - Écrans solaires (grossesse)
— Mieux vivre avec notre enfant de la grossesse à deux ans
Institut national de santé publique du Québec - Protéger votre bébé du soleil
— Mieux vivre avec notre enfant de la grossesse à deux ans
Institut national de santé publique du Québec - Conseils sur la sécurité au soleil pour les parents
Santé Canada - Les écrans solaires
Santé Canada - Indice UV et protection solaire
Environnement et Changement climatique Canada
Dernière mise à jour : 30 mai 2025
Population cible
Nouveau-nés
Recommandations
- Offrir une chimioprophylaxie oculaire à base d’onguent d’érythromycine à tous les nouveau-nés pour prévenir la conjonctivite néonatale causée par une infection à Neisseria gonorrhoeae. Cette chimioprophylaxie serait toutefois moins efficace pour prévenir la conjonctivite néonatale causée par la Chlamydia trachomatis.
- Consulter la fiche Infections transmissibles sexuellement et par le sang (ITSS) durant la grossesse pour prévenir l’ensemble des infections transmissibles au nouveau-né.
Pour en savoir plus
- La prévention de la conjonctivite néonatale
Ministère de la Santé et des Services sociaux (MSSS) - Prévention de la conjonctivite néonatale au Québec - Position ministérielle
MSSS - Occular Prophylaxis for Gonococcal Ophtalmia Neonatorum: Preventive Medication
(en anglais)
United States Preventive Services Task Force
Information pour la population
- Séjour au lieu de naissance
- Mieux vivre avec notre enfant de la grossesse à deux ans
Institut national de santé publique du Québec
Dernière mise à jour : 7 janvier 2025
Les cliniciens sont encouragés à promouvoir une saine alimentation et un mode de vie physiquement actif auprès des personnes qui planifient une grossesse, sont enceintes, ont accouché depuis moins de 2 ans ou allaitent, ainsi que des enfants de moins de deux ans :
- Planification d’une grossesse : alimentation
, activité physique
, acide folique et multivitamines
- Grossesse : alimentation
, activité physique
, gain de poids santé
, acide folique et multivitamines, promotion de l’allaitement
- Après l’accouchement : alimentation si allaitement
, activité physique
, acide folique et multivitamines si allaitement, promotion de l’allaitement
- Enfant ayant moins de 2 ans : promotion de l’allaitement, introduction des aliments solides
, activité physique
Les recommandations contenues dans cette fiche s’adressent à la population générale asymptomatique et ne doivent jamais remplacer la démarche clinique nécessaire en présence de symptômes ou de signes, ou en présence de facteurs de risque importants pour un problème de santé. Elles s’appuient sur les données probantes et peuvent entraîner d’importants gains de santé au niveau de la population.
Alimentation et activité physique
Considérant les multiples bénéfices de saines habitudes de vie pour prévenir et traiter les problèmes de santé, les cliniciens et cliniciennes sont encouragés à promouvoir une saine alimentation et un mode de vie physiquement actif auprès de toutes les personnes qui les consultent.
Toutefois, les preuves d’efficacité du counseling des cliniciens pour modifier ces comportements dans la population générale ne présentant pas de maladies ou de facteurs de risque sont encore limitées et il n’est pas recommandé de s’y engager systématiquement. Consulter les recommandations sur l'alimentation et l'activité physique.
En soutien à la Stratégie pour un Québec sans tabac 2020-2025
Population cible
Adolescents à partir de 12 ans (selon le contexte et le jugement du professionnel de la santé, il peut être pertinent d’intervenir chez un jeune de moins de 12 ans).
Recommandations
Aux visites de soins qui s’y prêtent :
- demander au jeune l’autorisation de discuter du tabagisme et du vapotage;
- documenter la consommation de tabac fumé et de produits de vapotage ou d’autres produits contenant de la nicotine, ainsi que l’exposition à la fumée secondaire de tabac ou aux aérosols du vapotage;
- inviter le jeune à demander la collaboration de ses parents et des autres personnes significatives de son entourage pour l’aider à prévenir ou à cesser le tabagisme et le vapotage.
Prévention
Pour les jeunes qui ne fument pas, et ne vapotent pas, qu’ils soient d’anciens fumeurs ou vapoteurs ou qu’ils n’aient jamais fumé ou vapoté :
- offrir de l’information et des conseils brefs pour prévenir l’usage du tabac
 , de produits de vapotage ou d’autres produits contenant de la nicotine (ex. : pochettes de nicotine).
, de produits de vapotage ou d’autres produits contenant de la nicotine (ex. : pochettes de nicotine).
Cessation
Pour les jeunes qui ont consommé des produits de tabac ou des produits de vapotage ou d’autres produits contenant de la nicotine (ex. : pochettes de nicotine) dans les 30 derniers jours :
- Offrir un counseling à l’aide de l’outil Soutien clinique à l’abandon du tabagisme (SCAT)
:
- Demander au jeune son histoire tabagique.
- Lui conseiller l’arrêt du tabagisme et d’éviter les produits de vapotage ou d’autres produits contenant de la nicotine.
- Évaluer sa motivation et son intention de cesser de fumer, de vapoter ou de consommer d’autres produits contenant de la nicotine.
- Accompagner le jeune dans son cheminement et lui offrir du soutien personnalisé, selon qu’il est intéressé ou non à arrêter de fumer, ainsi qu’un suivi. Si le jeune manifeste le besoin d’une aide pharmacologique pour le sevrage de la nicotine , discuter avec le jeune des avantages et inconvénients des différentes thérapies de remplacement de la nicotine (TRN) approuvées par Santé Canada, selon une approche de prise de décision partagée, et l’informer sur la possibilité d’un remboursement par le régime public d’assurance médicaments (entête page 2 du SCAT) ou par les régimes privés.
- Le vapotage de nicotine, la varénicline et le bupropion ne sont pas recommandés.
- Une TRN peut être justifiée chez les consommateurs de produits de vapotage à haute teneur en nicotine qui désirent cesser de vapoter.
- Pour les jeunes de moins de 14 ans, obtenir le consentement parental ou du représentant légal.
- Informer les jeunes de plus de 14 ans qui se présentent seuls que l’autorité parentale pourrait être informée par l’assureur de leur utilisation d’une aide pharmacologique.
- Informer le jeune sur les services et programmes de soutien à la cessation, gratuits et confidentiels, présentés sur le site Québec sans tabac
:
- les centres d’abandon du tabagisme (CAT)
;
- la ligne téléphonique J’ARRÊTE
(1 866 527-7383);
- l'aide sur le Web J’ARRÊTE
;
- le groupe Facebook J’ARRÊTE
.
- les centres d’abandon du tabagisme (CAT)
- Explorer la possibilité que la personne qui fume ou vapote consomme également de l’alcool ou du cannabis sous forme fumée ou vapotée ou d’autres substances.
Pour en savoir plus
- Module de formation : Tabagisme chez les adolescents
Ministère de la Santé et des Services sociaux (MSSS) - Tabagisme chez les enfants et les adolescents
Groupe d’étude canadien sur les soins de santé préventifs - Je préviens
Québec sans tabac - La protection des enfants et des adolescents contre les risques de vapotage
Société canadienne de pédiatrie - Des stratégies pour promouvoir l’abandon du tabac chez les adolescents
Société canadienne de pédiatrie - Interventions efficaces ou prometteuses de renoncement aux produits de vapotage
Institut national de santé publique du Québec (INSPQ) - Pratique professionnelle en abandon du tabac - Cadre de référence conjoint

Ordre professionnel des inhalothérapeutes du Québec, Collège des médecins du Québec, Ordre des infirmières et infirmiers du Québec et Ordre des pharmaciens du Québec - Guide de pratiques visant à soutenir l’abandon du tabagisme à l’intention des conseillers en centres d’abandon du tabagisme et à la ligne J’ARRÊTE
(section 4.7, page 36)
MSSS
Information pour la population
Pour les jeunes
- Capsule vidéo : Se libérer d’une dépendance - Tabagisme chez les adolescents
MSSS - Capsule vidéo : Protéger l’environnement - Tabagisme chez les adolescents
MSSS - Cigarette électronique
Québec.ca - Mode de vie sans tabac
Québec.ca - Commence pas à fumer
Réseau du sport étudiant du Québec (RSEQ) - De Facto - La dépendance à la nicotine se manifeste sournoisement
RSEQ - Libair
 - Application mobile sur le vapotage pour les 13 à 17 ans
- Application mobile sur le vapotage pour les 13 à 17 ans
Conseil québécois sur le tabac et la santé (CQTS) - Le Service de messagerie texte pour arrêter le tabac (SMAT)
Société canadienne du cancer - Brise l’illusion
: Pas vapoter c’est gagnant
RSEQ et CQTS - EPAV Média
– Vidéos concernant le vapotage
CQTS - Défi J’ARRÊTE, j’y gagne!
Arrêtez de fumer ou de vapoter durant 6 semaines (en février et mars de chaque année) avec l’aide d’un parrain, en groupe ou soutenu par l’application SOS Défi et gagnez des prix
Capsana
Pour leurs parents
- Famille sans fumée
Capsana - Outil d’accompagnement pour le parent : Le vapotage chez les jeunes est un problème à prendre au sérieux. Parlons-en maintenant!

CQTS - Je m’informe et je préviens
Québec sans tabac - Outils de prévention du vapotage destinés aux parents
Québec sans tabac - Baladodiffusions - C’est pas juste du vapotage
CQTS - Baladodiffusions, outils et formations (vapotage)
CQTS
Dernière mise à jour : 5 mars 2025
En soutien au Programme québécois d’immunisation (PQI)
Population cible
Tous les enfants et les adolescents de 2 à 17 ans
Recommandation
- Recommander la vaccination de base :
- Calendrier régulier de vaccination
(4 à 6 ans, programmes scolaires en 4e année du primaire et 14 à 16 ans);
- Enfants ayant des retards dans leur vaccination de base
;
- Amorce de la vaccination de base
chez les enfants qui n’ont jamais été vaccinés selon les groupes d’âge (1 à 3 ans
, 4 à 17 ans
);
- Mise à jour de la vaccination de base
chez les enfants ayant déjà reçu des doses de vaccins.
- Calendrier régulier de vaccination
- Recommander les autres vaccins indiqués, selon les conditions médicales, les milieux ou les habitudes de vie
.
Pour en savoir plus
- Protocole d’immunisation du Québec (PIQ)
Ministère de la Santé et des Services sociaux (MSSS) - Formation de base en immunisation et vaccinations spécifiques
MSSS - Description des maladies évitables par la vaccination
MSSS - Communication efficace en vaccination
MSSS - Questions et réponses sur la vaccination
MSSS - Calendrier de vaccination-Personnes nouvellement arrivées au Québec
MSSS - Guide d’intervention santé-voyage
Institut national de santé publique du Québec - Aide à la décision pour la prophylaxie antitétanique
MSSS
Information pour la population
- Programme québécois d’immunisation
Québec.ca - Vaccination — Information générale
Québec.ca - Démystifier les croyances sur les risques de la vaccination
Québec.ca - Vaccination des enfants
Québec.ca - Vaccination en milieu scolaire
Québec.ca - Feuilles d’information pour les personnes à vacciner
MSSS
Dernière mise à jour : 30 avril 2025
Population cible
Adolescent à partir de 12 ans (selon le contexte et le jugement du professionnel de la santé, il peut être pertinent d’intervenir chez l’enfant de moins de 12 ans).
Recommandations
Pour les jeunes de moins de 14 ans, obtenir le consentement du parent ou du représentant légal.
Aux visites de soins qui s’y prêtent :
- évaluer les facteurs de risque d’ITSS
au moins une fois par année;
- dépister la chlamydia, la gonorrhée
, ainsi que la syphilis, le virus de l'immunodéficience humaine (VIH) et les hépatites B et C
selon les facteurs de risque décelés
;
- offrir un counseling préventif
pour l’adoption et le maintien de comportements sécuritaires (voir la section 9.3, pages 70-71 du Guide québécois de dépistage des ITSS);
- soutenir les personnes atteintes d’une ITSS pour qu’elles avisent leurs partenaires
;
- offrir une chimioprophylaxie
aux personnes exposées, lorsqu’indiqué;
- offrir les vaccins contre les virus du papillome humain (VPH)
, l’hépatite A
et l’hépatite B
aux personnes visées par le Protocole d’immunisation du Québec
.
Pour en savoir plus
- Outils sur la prévention clinique des ITSS
Ministère de la Santé et des Services sociaux (MSSS) - La prophylaxie préexposition au virus de l’immunodéficience humaine : Guide pour les professionnels de la santé du Québec
MSSS - Guide pour la prophylaxie et le suivi après une exposition au VIH, au VHB et au VHC
MSSS - Programmation nationale de formations en ITSS, substances psychoactives, diversité sexuelle et pluralité des genres
Institut national de santé publique du Québec
Information pour la population
- Infections transmissibles sexuellement et par le sang
Québec.ca - Les ITSS - Mieux les connaître, mieux les éviter
MSSS - Entre caresses et baisers, une ITSS s’est faufilée… Il faut en parler
MSSS
Dernière mise à jour : 7 janvier 2025
Population cible
Tous les enfants et adolescents de 2 à 17 ans.
Recommandations
Pour les soins aux enfants et adolescents chez lesquels un excès de poids corporel est suspecté, il est recommandé que les professionnels de la santé :
- prennent conscience de l’influence de leurs propres croyances et attitudes concernant l’obésité;
- utilisent un langage non stigmatisant et dépourvu de jugement;
- tiennent compte des préjugés possibles des jeunes envers eux-mêmes (biais internalisés), de leur famille et de leur entourage, qui peuvent affecter leur estime de soi ou leur socialisation (p. ex. : intimidation, stigmatisation);
- évitent de présupposer que les symptômes ou les plaintes de ces personnes soient reliés à leur poids;
- demandent aux jeunes ou à leur famille l’autorisation de discuter des enjeux entourant le poids et non du poids lui-même, sans utiliser de mots, d’images ou de pratiques (p. ex. : usage de mobilier ou de matériel médical non adaptés) à connotation négative;
- explorent avec les jeunes comment ils se sentent par rapport à leur poids (p. ex. : préoccupation excessive à l’égard du poids) et les encouragent à exprimer leurs attentes;
- visent avant tout l’amélioration de la santé et du bien-être des jeunes.
- Effectuer un suivi de la croissance à toutes les visites de soins primaires appropriées en utilisant les courbes de croissance 2014 de l’Organisation mondiale de la Santé (OMS) pour le Canada
, qui diffèrent selon l’âge et le sexe :
- Mesurer la hauteur et le poids pour déterminer l’indice de masse corporelle
(IMC* = poids en kg / [hauteur en m] 2).
- Utiliser les percentiles d’IMC pour l’âge. Les valeurs seuils
 associées à l’excès de poids selon le percentile sont :
associées à l’excès de poids selon le percentile sont :
- pour les 2 à 5 ans : > 85e = risque d’embonpoint; > 97e = embonpoint; > 99,9e = obésité;
- pour les 5 à 17 ans : > 85e = embonpoint; > 97e = obésité; > 99,9e = obésité sévère.
- Mesurer la hauteur et le poids pour déterminer l’indice de masse corporelle
Chez l’enfant ou l’adolescent ayant un percentile d’IMC correspondant à un poids normal (> 3e et < aux valeurs seuils associées à l’excès de poids) :
- Il n’est pas recommandé d’offrir systématiquement des interventions comportementales structurées visant la prévention de l’excès de poids.
Chez l’enfant ou l’adolescent ayant un percentile d’IMC correspondant à l’embonpoint :
- À moins de problèmes de santé pour lesquels la perte de poids est inappropriée (p. ex. : certaines maladies cardiaques, rénales, pulmonaires, hépatiques, diabète type 1, troubles du comportement alimentaire, certains syndromes génétiques) :
- Offrir ou orienter le jeune présentant de l’embonpoint vers un programme structuré d’interventions comportementales à multiples composantes (p. ex. : activité physique, nutrition, soutien psychologique, gestion équilibrée du temps d’écrans, du stress et des habitudes de sommeil) visant l’amélioration de sa santé, avec la collaboration de sa famille et si possible, en équipe interdisciplinaire;
- Déconseiller toute intervention visant une perte de poids rapide et non axée sur l’acquisition de saines habitudes de vie (p. ex. : diètes, automédication, produits naturels, suppléments alimentaires).
Chez l’enfant ou l’adolescent ayant un percentile d’IMC correspondant à l’obésité :
- Utiliser le Guide de pratique des 5 A
(en anglais) pour la gestion complète de l’obésité pédiatrique ; effectuer une anamnèse, un examen physique et les tests requis afin d’identifier, notamment dès 3 ans : l’hypertension artérielle et dès 8 ans (ou plus tôt selon les facteurs de risque) : la dysglycémie, la dyslipidémie, la stéatose hépatique non alcoolique et d’autres comorbidités.
- Évaluer les causes du gain pondéral et ses conséquences à l’aide du modèle 4 M (métaboliques, mécaniques, santé mentale et milieux de vie) et déterminer la gravité de l’obésité selon la classification EOSS-P
(en anglais)
- Envisager les causes rares d’obésité (p. ex. : génétiques ou endocriniennes).
- À moins de problèmes de santé pour lesquels la perte de poids est inappropriée (p. ex. : certaines maladies cardiaques, rénales, pulmonaires, hépatiques, diabète type 1, troubles du comportement alimentaire, certains syndromes génétiques) : offrir ou orienter le jeune présentant de l’obésité vers un programme structuré d’interventions comportementales à multiples composantes (p. ex. : activité physique, nutrition, soutien psychologique, gestion équilibrée du temps d’écrans, du stress et des habitudes de sommeil) visant l’amélioration de sa santé, avec la collaboration de sa famille et si possible, en équipe interdisciplinaire.
- Déconseiller toute intervention visant une perte de poids rapide et non axée sur l’acquisition de saines habitudes de vie (p. ex. : diètes, automédication, produits naturels, suppléments alimentaires).
- Déterminer avec le jeune des objectifs SMART (spécifiques, mesurables, atteignables, réalistes et fixés dans le temps) concernant l’amélioration de sa santé et de son bien-être (p. ex. : manger une portion de fruit ou de légume à chaque repas).
- Si les objectifs ne sont pas atteints et que le problème d’obésité est sévère ou se complique de multiples comorbidités, discuter avec le jeune et sa famille de la possibilité d’une référence à une équipe spécialisée en gestion de l’obésité (voir la section Pour en savoir plus), qui déterminera la pertinence d’ajouter d’autres interventions (p. ex. : programme structuré plus intensif d’interventions comportementales et, au besoin, pharmacothérapie ou chirurgie bariatrique).
Pour en savoir plus
- Module de formation : Obésité chez les enfants et les adolescents
Ministère de la Santé et des Services sociaux (MSSS) - Canadian pediatric obesity clinical practice guideline
(en anglais)
Obesity Canada (ce guide n’aborde pas la prévention, mais uniquement le traitement de l’obésité pédiatrique) - Pediatric 5 As Practitioner Guide
 (en anglais)
(en anglais)
Obesity Canada - La pharmacothérapie dans le traitement de l’obésité

Institut national d’excellence en santé et en services sociaux (INESSS) - High Body Mass Index in Children and Adolescents: Interventions
(en anglais)
U.S. Preventive Services Task Force - Ressources spécialisées en obésité pédiatrique :
- CIRCUIT
(Centre hospitalier universitaire Sainte-Justine)
- CIRCUIT + au Bas-St-Laurent et à Lanaudière
- CEASO
(Hôpital de Montréal pour enfants)
- Clinique Odyssée
(Hôpital Pierre-Boucher)
- Clinique des lipides du Saguenay–Lac-Saint-Jean
- Clinique Tremplin (Hôpital Maisonneuve-Rosemont)
- CIRCUIT
Information pour la population
- Vidéo – Obésité chez les enfants et les adolescents
Ministère de la Santé et des Services sociaux (MSSS) - Alimentation des enfants
Québec.ca - Obésité juvénile
Santé Canada - Faites de l’eau votre boisson de choix
Santé Canada - Améliorer sa santé grâce à l’activité physique
Québec.ca - Jeunes en action, jeunes en santé
Société canadienne de pédiatrie - Directives canadiennes en matière de mouvement sur 24 heures
Société canadienne de physiologie de l’exercice - De saines habitudes de sommeil pour votre bébé et votre enfant
Société canadienne de pédiatrie - Utilisation équilibrée des écrans chez les jeunes
Québec.ca - L’ABCdaire suivi collaboratif des 0-5 ans : Conseils pour la prévention et le traitement de l’obésité chez l’enfant

Centre hospitalier universitaire Sainte-Justine
Dernière mise à jour : 8 septembre 2025
Population cible
Enfants et adolescents de 2 à 17 ans
Recommandations
- Recommander l’hygiène quotidienne de la bouche :
- Brosser les dents au moins 2 fois par jour ;
- Jusqu’à environ 7-8 ans (selon l’avis d’experts), c’est le parent qui complète, réalise ou supervise le brossage des dents de son enfant et qui applique le dentifrice sur la brosse à dents ;
- Le dentifrice devrait être gardé hors de la portée des jeunes enfants.
- Brosser les dents au moins 2 fois par jour ;
- Brosser durant 2 minutes ;
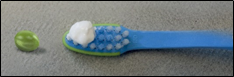
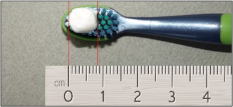
- Utiliser une quantité de dentifrice fluoré correspondant à :
- un grain de riz pour les enfants de moins de 3 ans
,

- un petit pois pour les enfants de 3 à 6 ans
,
- 0,5 cm à 1 cm chez les enfants de plus de 6 ans ;
- un grain de riz pour les enfants de moins de 3 ans
- Cracher les surplus de dentifrice, mais ne pas rincer la bouche après le brossage. Cela permet au fluorure du dentifrice de continuer à protéger les dents contre la carie ;
- Brosser la langue de l’arrière vers l’avant ;
- Passer la soie dentaire, le porte-soie ou la brosse interdentaire 1 fois par jour si les dents se touchent.
- Procéder au dépistage précoce des signes de la carie et à la vérification de l’hygiène buccodentaire des enfants en pratiquant la technique « soulève la lèvre
 ».
». - Enseigner à faire la technique « soulève la lèvre » pour que le parent puisse l’appliquer à la maison une fois par mois.
- Recommander l’examen chez le dentiste
au moins une fois par année ou selon la recommandation du dentiste.
- Recommander l’adoption de saines habitudes alimentaires
afin de prévenir la carie dentaire :
- Préférer les collations faibles en sucre qui ne collent pas aux dents (par exemple : légumes et fruits frais, fromage, yogourt, lait, œuf, houmous, tartinade de tofu) ;
- Si des aliments sucrés ou collants sont consommés, les servir au moment des repas et non en collation ;
- Entre les repas, faire de l’eau la boisson de choix pour l’enfant
.
- Recommander l’application de scellants dentaires sur les molaires permanentes par un professionnel dentaire :
- Vers l’âge de 6 ans sur les premières molaires d’adulte ;
- Vers l’âge de 12 ans sur les deuxièmes molaires d’adulte ;
- Le programme québécois de scellants dentaire à l’école primaire et secondaire
est offert dans plusieurs écoles
- Pour les enfants de 12 ans et plus, offrir un counseling pour prévenir l’initiation ou soutenir l’abandon du tabagisme, en lien avec ses effets néfastes sur la santé buccodentaire (voir la fiche Tabagisme chez les adolescents
).
Pour en savoir plus
- Formation sur la santé dentaire des parents et de leur enfant de la grossesse à 5 ans - Diaporama narré pour les professionnels
Ministère de la Santé et des Services sociaux (MSSS) - Conseils de prévention dentaire 0-5 ans – Outil pour les intervenants
MSSS - Activités et services offerts en santé dentaire publique – Petite enfance et préscolaire
MSSS - Activités et services offerts en santé dentaire publique – Élèves de niveau primaire et secondaire
MSSS - Brossage des dents chez les enfants de 6 ans et moins – Position du directeur national de santé publique
MSSS
Information aux parents
- Fiches d’hygiène de la bouche :
- Trouver les programmes gouvernementaux et autres solutions d’accès aux soins buccodentaires
Ordre des dentistes du Québec – Dentaccès - Trouver un dentiste
Ordre des dentistes du Québec - Prévenir la carie dentaire
Québec.ca - Brossage des dents chez les enfants âgés de 6 ans et moins avec un dentifrice fluoré
– Guide parental
MSSS - Calendrier de brossage des dents à la maison
MSSS - Assurance maladie – Services dentaires couverts
Régie de l’assurance maladie du Québec (RAMQ)
Dernière mise à jour : 7 février 2025
Population cible
Tous les enfants et adolescents âgés de 2 à 17 ans.
Recommandations
Offrir un counseling aux parents d’enfants et aux adolescents pour minimiser les risques associés aux rayonnements ultraviolets (UV).
- Rappeler que les personnes avec les prédispositions physiques suivantes sont plus à risque de développer des maladies de la peau et de l’œil, incluant des cancers :
- une pigmentation claire de la peau;
- des taches de rousseur;
- une peau qui rougit rapidement au soleil;
- des cheveux roux ou blonds;
- des yeux bleus, verts ou gris.
- Même chez les personnes à la peau foncée, l’usage de crème solaire est recommandé afin d’éviter une pigmentation anormale.
- Rappeler que les nuages et l’eau ne bloquent qu’une partie des rayons ultraviolets. Ceux-ci sont réfléchis par la neige, le sable et l’eau, ce qui augmente l’exposition.
- Conseiller de limiter l’exposition des enfants et des adolescents au soleil entre 11 h et 15 h.
- Recommander de vérifier l’indice UV à l’aide de l’application Sunsmart Global UV
de l’Organisation mondiale de la Santé (OMS) pour planifier les sorties à l’extérieur. Conseiller d’appliquer de la crème solaire à l’enfant ou à l’adolescent dès que l’indice UV est supérieur à 3.
- Recommander d’utiliser d’abord des méthodes physiques contre les rayonnements UV, par exemple :
- se tenir à l’ombre ou sous un parasol;
- porter un chapeau à large bord;
- porter un chandail-maillot à manches longues;
- porter des vêtements pâles et longs;
- si souhaité, porter des lunettes solaires ayant la mention « 100 % Protection UV » ou encore « UV 400 ».
- Recommander d’appliquer généreusement chez l’enfant ou l’adolescent une crème solaire ayant un facteur de protection solaire (FPS) d’au moins 30 et résistant à l’eau, approuvée par l’Association canadienne de dermatologie
, 30 minutes avant l’exposition. La crème solaire doit correspondre aux quantités suivantes pour un adulte : 1 cuillère à thé pour le visage et le cou et 2 à 3 cuillères à soupe pour le reste du corps. La quantité doit être adaptée selon la taille du jeune. Il est conseillé de réappliquer toutes les 2 heures, ou après chaque baignade ou activité physique intense, en complément des méthodes physiques.
- Conseiller de tester d’abord la crème solaire sur une petite surface de la peau de l’intérieur de l’avant-bras en suivant le délai recommandé selon les instructions du produit, lors de la première application, afin de prévenir une réaction allergique possible.
- Recommander d’éviter toute séance de bronzage, que ce soit au soleil ou par des appareils de bronzage artificiel. La loi interdit le bronzage artificiel chez les moins de 18 ans.
- Démystifier les effets bénéfiques du bronzage artificiel :
- Le bronzage n’est pas un signe de santé, mais de dommage à la peau.
- Il ne protège pas contre les effets nocifs du soleil ni contre les coups de soleil.
- Les appareils de bronzage ne devraient pas être utilisés comme source de vitamine D.
- Sous la supervision d’un clinicien qualifié, le bronzage artificiel peut contribuer au traitement de certaines maladies, mais il ne permet pas de traiter le trouble affectif saisonnier.
Pour en savoir plus
- Cancer de la peau avec présence de mélanome
Santé Canada - Mélanome
— Ligne directrice
Groupe d’étude canadien sur les soins de santé préventifs - Skin Cancer Prevention: Behavioral Counseling
(en anglais seulement)
United States Preventive Services Task Force - Loi visant à prévenir les cancers de la peau causés par le bronzage artificiel
Légis Québec - Comportements en lien avec l’exposition aux rayons ultraviolets chez les adolescents au Québec en 2012-2013

Institut national de santé publique du Québec - Le bronzage n’a plus la cote
Société canadienne du cancer - Les écrans solaires
– Ce qu’il faut savoir pour choisir un produit sûr et efficace
Association canadienne de dermatologie
Information pour la population
- Se protéger du soleil et des rayons UV
Québec.ca - Conseils sur la sécurité au soleil pour les parents
Santé Canada - Bronzage
Québec.ca - Les écrans solaires
Santé Canada - Indice UV et protection solaire
Environnement et Changement climatique Canada - Vidéo – #newfamilyrule
— Capsule vidéo mettant en scène des enfants et leurs parents (en anglais seulement)
David Cornfield Melanoma Fund
Dernière mise à jour : 30 mai 2025
Les cliniciens sont encouragés à promouvoir une saine alimentation et un mode de vie physiquement actif auprès des enfants, des jeunes et de leurs parents :
- 2-4 ans : activité physique
, alimentation
- 5 à 17 ans : activité physique
, alimentation 5-12 ans
et alimentation 13-17 ans
Les recommandations contenues dans cette fiche s’adressent à la population générale asymptomatique et ne doivent jamais remplacer la démarche clinique nécessaire en présence de symptômes ou de signes, ou en présence de facteurs de risque importants pour un problème de santé. Elles s’appuient sur les données probantes et peuvent entraîner d’importants gains de santé au niveau de la population.
Alimentation et activité physique
Considérant les multiples bénéfices de saines habitudes de vie pour prévenir et traiter les problèmes de santé, les cliniciens et cliniciennes sont encouragés à promouvoir une saine alimentation et un mode de vie physiquement actif auprès de toutes les personnes qui les consultent.
Toutefois, les preuves d’efficacité du counseling des cliniciens pour modifier ces comportements dans la population générale ne présentant pas de maladies ou de facteurs de risque sont encore limitées et il n’est pas recommandé de s’y engager systématiquement. Des données probantes appuient cependant le counseling concernant l’alimentation et l’activité physique chez les adultes présentant des maladies ou facteurs de risque cardiovasculaires. Consulter les recommandations sur l'alimentation et l'activité physique.
Population cible
- Tout adulte de 18 ans et plus qui n’a jamais reçu un diagnostic d’HTA
Recommandations
- Utiliser les définitions des différents types de mesure de la tension ou de la pression artérielle (PA)
 employées par Hypertension Canada (page 4);
employées par Hypertension Canada (page 4); - Dépister l’hypertension en mesurant la PA en clinique avec un appareil
(en anglais seulement) et des méthodes
 (pages 4 à 9) recommandés par Hypertension Canada, lors de toute visite de soins qui peut s’y prêter, particulièrement chez les personnes qui vous consultent pour la première fois. La mesure oscillométrique est préférable à la mesure auscultatoire (avec stéthoscope). La mesure oscillométrique de la PA en série (MPAC-OS) est le premier choix pour le dépistage. Si vous ne disposez pas d’un appareil en série, effectuez trois mesures oscillométriques ou auscultatoires à intervalle d’une minute au même bras, rejetez la première et faites la moyenne des deux autres.
(pages 4 à 9) recommandés par Hypertension Canada, lors de toute visite de soins qui peut s’y prêter, particulièrement chez les personnes qui vous consultent pour la première fois. La mesure oscillométrique est préférable à la mesure auscultatoire (avec stéthoscope). La mesure oscillométrique de la PA en série (MPAC-OS) est le premier choix pour le dépistage. Si vous ne disposez pas d’un appareil en série, effectuez trois mesures oscillométriques ou auscultatoires à intervalle d’une minute au même bras, rejetez la première et faites la moyenne des deux autres. - Si le dépistage par la mesure de la PA en clinique (MPAC) suggère une hypertension, établir le diagnostic en suivant l’algorithme
 (pages 10 et 11). Respecter la technique recommandée de mesure normalisée
(pages 10 et 11). Respecter la technique recommandée de mesure normalisée  (pages 1 et 5 à 7). La possibilité d’une grossesse associée doit toujours être considérée. Une PA ≥ 180/110 établit d’emblée un diagnostic d’HTA.
(pages 1 et 5 à 7). La possibilité d’une grossesse associée doit toujours être considérée. Une PA ≥ 180/110 établit d’emblée un diagnostic d’HTA. - Le type de mesure utilisé et le niveau de risque cardiovasculaire déterminent les seuils et cibles de traitement
 (page 14) :
(page 14) :
- La MPAC-OS est la méthode à privilégier pour le diagnostic, avec des seuils de PA systolique (PAS) ≥ 135 ou PA diastolique (PAD) ≥ 85 mm Hg. Pour les autres types de MPAC, les seuils se situent à PAS ≥ 140 ou PAD ≥ 90 mm Hg.
- En présence de diabète, quel que soit le type de mesure, les seuils sont : PAS ≥ 130 ou PAD ≥ 80 mm Hg lors de trois mesures ou plus prises à différentes journées.
- En présence d’un risque cardiovasculaire élevé ou faible selon Hypertension Canada
 (page 14), les seuils et cibles peuvent différer.
(page 14), les seuils et cibles peuvent différer.
- Pour le diagnostic, il est essentiel de compléter les MPAC dépassant les seuils avec des mesures hors clinique : monitoring ambulatoire de la PA (MAPA) ou mesure de la PA à domicile (MPAD), ceci permettant d’éliminer le syndrome du sarrau blanc et de diagnostiquer l’hypertension masquée.
- Pour les mesures hors clinique, le MAPA est le premier choix. La moyenne des mesures de jour a des seuils de : PAS ≥ 135 ou PAD ≥ 85 mm Hg. La moyenne des mesures sur 24 heures a des seuils de : PAS ≥ 130 ou PAD ≥ 80 mm Hg.
- Pour la MPAD, la moyenne des mesures a des seuils de : PAS ≥ 135 ou PAD ≥ 85 mm Hg. Prendre deux mesures tous les matins et tous les soirs pendant sept jours, exclure celles de la première journée et faire la moyenne des six autres journées. La MPAD doit être effectuée avec un appareil recommandé
(en anglais seulement) par Hypertension Canada.
- Investiguer les personnes qui présentent de l’HTA pour identifier les lésions d'organes cibles (LOC)
 (page 13), des causes secondaires
(page 13), des causes secondaires  d’HTA (page 22), des comorbidités ou une grossesse
d’HTA (page 22), des comorbidités ou une grossesse  pouvant influencer le choix du traitement (pages 18 à 21).
pouvant influencer le choix du traitement (pages 18 à 21). - Mettre en œuvre des interventions non pharmacologiques
 (page 15) et pharmacologiques
(page 15) et pharmacologiques  (page 16) pour atteindre les cibles de traitement
(page 16) pour atteindre les cibles de traitement  (page 14). Orienter le patient vers des professionnels de la santé qualifiés pour favoriser des changements graduels, personnalisés et durables d’habitudes de vie.
(page 14). Orienter le patient vers des professionnels de la santé qualifiés pour favoriser des changements graduels, personnalisés et durables d’habitudes de vie.
Pour en savoir plus
- Module de formation : Hypertension artérielle
Ministère de la Santé et des Services sociaux (MSSS) - Hypertension Canada’s 2020 Comprehensive Guidelines for the Prevention, Diagnosis, Risk Assessment, and Treatment of Hypertension in Adults and Children
(en anglais)
Hypertension Canada - Protocole médical national sur l’hypertension artérielle
Institut national d’excellence en santé et services sociaux (INESSS) - Hypertension - Aide-mémoire thérapeutique

Société québécoise d’hypertension artérielle (SQHA) - Prise en charge des adultes atteints d’hypertension artérielle
SQHA - Mon guide nutritionnel pour prévenir et traiter l’hypertension artérielle - Modifications des habitudes de vie

SQHA
Information pour la population
- Capsule vidéo : L’hypertension peut être silencieuse…
MSSS - Capsule vidéo : Contrôler l’hypertension, c’est possible!
MSSS - Hypertension artérielle - Questions réponses
 (dépliant)
(dépliant)
SQHA - Mesurer sa pression artérielle à domicile
: utilisez la grille numérique avec calculateur de moyennes intégré
SQHA - Monitorage ambulatoire de la pression artérielle
(dépliant)
SQHA - L’activité physique dans la prévention et le traitement de l’hypertension artérielle
 (dépliant)
(dépliant)
SQHA - Les aliments influençant votre pression artérielle
 (dépliant)
(dépliant)
SQHA - Le sel élément de haute pression
 (dépliant)
(dépliant)
SQHA
Dernière mise à jour : 11 septembre 2023
Cette fiche est conforme à l’algorithme Prévention du risque cardiovasculaire : patients sans conditions cliniques particulières ![]() de l’Institut national d’excellence en santé et en services sociaux (INESSS).
de l’Institut national d’excellence en santé et en services sociaux (INESSS).
Population cible
- Tous les adultes de 40 à 75 ans;
- Certains adultes de 18 à 39 ans qui présentent au moins un facteur de risque cardiovasculaire
 ;
; - Certains adultes de 75 ans et plus dont l’état de santé et l’espérance de vie le justifient.
Recommandations
Les recommandations suivantes s'appliquent uniquement en prévention primaire, soit aux personnes qui ne présentent pas de conditions particulières ![]() et ne prennent pas de statine. Les personnes qui présentent une ou plusieurs de ces conditions particulières devraient être orientées sans délai vers une évaluation et une prise en charge appropriées.
et ne prennent pas de statine. Les personnes qui présentent une ou plusieurs de ces conditions particulières devraient être orientées sans délai vers une évaluation et une prise en charge appropriées.
- Dans une perspective de prise de décision partagée, vérifier si la personne souhaite connaître son risque cardiovasculaire. Si oui, suivre les étapes suivantes.
- Faire l’évaluation clinique (histoire et examen physique).
- Si le dernier bilan lipidique date de plus de 5 ans ou si la condition clinique a changé, demander un bilan lipidique non à jeun : cholestérol total (CT), cholestérol HDL (HDL), cholestérol LDL (LDL), triglycérides (TG).
- Selon le contexte, une créatinine, une glycémie, une TSH et une ALT peuvent également être indiquées.
- Si TG > 4,5 mmol/L, le LDL ne peut être calculé. Prescrire un bilan lipidique à jeun (après 8 à 12 h de jeûne, sans alcool depuis 48 h). Si un calcul du LDL ne peut être obtenu, on pourra utiliser le cholestérol non-HDL (CT moins HDL) pour l’évaluation du risque.
- Chez les adultes de 40 à 75 ans, calculer le risque cardiovasculaire sur 10 ans à l'aide de la Calculatrice : prévention des maladies cardiovasculaires et outil d’aide à la décision
, basée notamment sur l’étude de Framingham. Dans la colonne de gauche, modifier les informations personnelles concernant les 9 paramètres de calcul. Dans la colonne de droite, vous pouvez visualiser avec la personne l’impact sur le niveau de risque des différentes options préventives (arrêt du tabagisme, amélioration de la pression artérielle, de l’alimentation, de l’activité physique). D’autres facteurs individuels non pris en compte par la calculatrice (par exemple, l’obésité, les maladies inflammatoires chroniques, la sédentarité) peuvent aussi influencer l’évaluation du risque cardiovasculaire global et faire l’objet d’une discussion avec la personne.
- Lorsqu’une intervention est indiquée, cibler d'abord l'optimisation des habitudes de vie
 . Si possible, orienter la personne vers des professionnels de la santé qualifiés (conseiller en abandon du tabagisme, diététiste-nutritionniste, kinésiologue, etc.) pour favoriser des changements graduels, personnalisés et durables d’habitudes de vie.
. Si possible, orienter la personne vers des professionnels de la santé qualifiés (conseiller en abandon du tabagisme, diététiste-nutritionniste, kinésiologue, etc.) pour favoriser des changements graduels, personnalisés et durables d’habitudes de vie. -
En cas d’échec du traitement non pharmacologique (selon une deuxième prise de sang et un nouveau calcul du risque) après un délai convenu selon le niveau de risque, le traitement préventif par une statine
 constitue une option :
constitue une option :- Si le risque est élevé, c’est-à-dire ≥ 20 %;
- Si le risque est intermédiaire, c’est-à-dire de 10 à 19,9 % ET si le LDL ≥ 3,5 mmol/L OU le non HDL ≥ 4,2 mmol/L.
Dans ces deux cas, offrir une statine à dose modérée et fixe choisie avec le patient, sans ajustement en fonction de cibles de LDL et suivant un processus de prise de décision partagée.
- Ne pas offrir de médication si le niveau de risque calculé est faible, c’est-à-dire < 10 %.
- Convenir avec la personne des objectifs de traitement et cibles
 , en fonction de ses valeurs et préférences
, en fonction de ses valeurs et préférences  .
. - Lors des visites de suivi, réévaluer l'atteinte des objectifs fixés. Si une statine a été prescrite, vérifier l'adhésion
 et objectiver les effets indésirables
et objectiver les effets indésirables  .
. - Si la personne ne désire pas prendre de statines, répéter le calcul aux 5 ans, tenant ainsi compte des changements dans les facteurs de risque qui auraient pu survenir dans l’intervalle.
- Ne pas répéter le bilan lipidique une fois qu’une statine est prescrite en prévention primaire.
- Les personnes qui présentent un LDL ≥ 5 mmol/L devraient être investiguées pour la possibilité d’une hypercholestérolémie familiale.
- Chez les adultes de 18 à 39 ans ou de plus de 75 ans, la calculatrice ne peut pas être utilisée et l’évaluation de leur risque cardiovasculaire global doit être individualisée. Si ce risque est jugé suffisamment élevé par le clinicien, un traitement préventif peut être offert et appliqué de la même façon que chez les 40 à 75 ans.
Pour en savoir plus
- Module de formation : Dyslipidémie et statines
Ministère de la santé et des services sociaux (MSSS) - Statines, hypolipémiants et diminution du risque cardiovasculaire
INESSS - Protocole médical national No 628005
 - Ajustement des hypolipémiants (statines et ézétimibe) dans la prise en charge du risque cardiovasculaire
- Ajustement des hypolipémiants (statines et ézétimibe) dans la prise en charge du risque cardiovasculaire
INESSS - Protocole médical national No 888046
 - Dépistage du diabète de type 2 et évaluation du risque cardiovasculaire (protocole simplifié combinant les deux dépistages)
- Dépistage du diabète de type 2 et évaluation du risque cardiovasculaire (protocole simplifié combinant les deux dépistages)
INESSS - La prise de décision partagée : une approche gagnante
(tutoriel vidéo)
INESSS - 2021 Canadian Cardiovascular Society Guidelines for the Management of Dyslipidemia for the Prevention of Cardiovascular Disease in the Adult
(en anglais)
Société canadienne de cardiologie - Lignes directrices simplifiées de PEER sur les lipides : actualisation 2023
Patients Experience Evidence Research
Information pour la population
- Capsule vidéo : Le cholestérol et votre risque cardiovasculaire
MSSS - Feuille de suivi – Mon risque cardiovasculaire

INESSS - Connaissez-vous votre âge cardiovasculaire?
Calculateur de risque pour les patients qui nécessite la connaissance des niveaux de lipides, de la glycémie et des chiffres de pression artérielle
Programme complet d'amélioration de la santé de McGill (CHIP) - Améliorer sa santé grâce à l'activité physique
Québec.ca - Directives canadiennes en matière de mouvement sur 24 heures
Société canadienne de physiologie de l’exercice - Alimentation méditerranéenne
Institut de cardiologie de Montréal
Dernière mise à jour : 3 octobre 2024
En soutien à la Stratégie pour un Québec sans tabac 2020-2025
Population cible
Personnes de 18 ans et plus
Recommandations
Aux visites de soins qui s’y prêtent :
- Demander à la personne l’autorisation de discuter du tabagisme et du vapotage.
- Documenter la consommation de tabac fumé, de produits de vapotage ou d’autres produits contenant de la nicotine (ex. : pochettes de nicotine), ainsi que l’exposition à la fumée secondaire du tabac et des aérosols du vapotage.
- Offrir aux personnes qui fument ou qui vapotent un counseling à l’aide de l’outil Soutien clinique à l'abandon du tabagisme (SCAT)
:
- Demander à la personne son histoire tabagique.
- Lui conseiller l’arrêt du tabagisme et d’éviter les produits de vapotage ou les autres produits contenant de la nicotine qui ne sont pas reconnus comme aides à la cessation (ex. : pochettes de nicotine).
- Évaluer sa motivation et son intention de cesser de fumer.
- Accompagner la personne dans son cheminement et lui offrir du soutien personnalisé, ainsi qu’un suivi.
- Discuter avec la personne intéressée à cesser de fumer des avantages et inconvénients des différentes options pharmacologiques approuvées par Santé Canada selon une approche de prise de décision partagée et l’informer sur la possibilité d’un remboursement par le régime public d’assurance médicaments (entête page 2 du SCAT) et par les régimes privés.
- Informer la personne sur les différents services et programmes de soutien à la cessation, gratuits et confidentiels, présentés sur le site Québec sans tabac
:
- les centres d’abandon du tabagisme (CAT)
;
- la ligne téléphonique J’ARRÊTE
(1 866 527-7383);
- l'aide sur le site Web J’ARRÊTE
;
- le groupe Facebook J’ARRÊTE
.
- les centres d’abandon du tabagisme (CAT)
- Si la personne l’autorise, remplir et envoyer un formulaire de référencement en ligne
: un intervenant pourra l’aider à choisir les ressources les mieux adaptées à sa situation.
- Explorer la possibilité que la personne qui fume ou vapote consomme également de l’alcool (voir fiche Consommation d’alcool à faible risque et trouble de l’usage de l’alcool chez les adultes) ou du cannabis sous forme fumée ou vapotée ou d’autres substances.
Pour en savoir plus
- Module de formation : Tabagisme chez les adultes – Counseling
Ministère de la Santé et des Services sociaux (MSSS) - Module de formation : Tabagisme chez les adultes – Pharmacothérapie
MSSS - Pratique professionnelle en abandon du tabac - Cadre de référence conjoint

Ordre professionnel des inhalothérapeutes du Québec, Collège des médecins du Québec, Ordre des infirmières et infirmiers du Québec et Ordre des pharmaciens du Québec - Guide de pratiques visant à soutenir l’abandon du tabagisme à l’intention des conseillers en centres d’abandon du tabagisme et à la ligne J’ARRÊTE
MSSS - Tobacco Smoking Cessation in Adults, Including Pregnant Persons: Interventions
(en anglais)
United States Preventive Services Task Force - Canadian smoking cessation - Clinical practice guideline
(en anglais)
Réseau d’action canadien pour l’Avancement, la Dissémination et l’Adoption de Pratiques en matière de Traitement du Tabagisme fondées sur l’expérience clinique (CAN-ADAPTT) - Interventions efficaces ou prometteuses de renoncement aux produits de vapotage
Institut national de santé publique du Québec (INSPQ) - Renoncement aux produits de vapotage de nicotine

Centre intégré de santé et de services sociaux des Laurentides
Information pour la population
- Capsule vidéo : Demander de l’aide d’un professionnel - Tabagisme chez les adultes
MSSS - Capsule vidéo : Choisir le meilleur traitement - Tabagisme chez les adultes
MSSS - Cigarette électronique
Québec.ca - Mode de vie sans tabac
Québec.ca - Service de messagerie texte pour arrêter le tabac
(SMAT)
Société canadienne du cancer - Défi J’ARRÊTE, j’y gagne!
Arrêtez de fumer durant 6 semaines (en février et mars de chaque année) avec l’aide d’un parrain, en groupe ou soutenu par l’application SOS Défi et gagnez des prix.
Capsana - Nico-Bar
– Arrêtez 7 jours de fumer et vapoter et gagnez un prix
Société canadienne du cancer - Programme SMS Aspire à mieux
– ressource en vapotage pour les jeunes adultes
Société canadienne du cancer
Dernière mise à jour : 5 mars 2025
Population cible
- Tout adulte de 18 ans et plus
Recommandations
Aux visites de soins qui s’y prêtent :
- Documenter la consommation d’alcool (nombre de consommations standard par jour et par semaine au cours des 12 derniers mois) et promouvoir une consommation d’alcool à faible risque
.
- Repérer parmi les personnes qui consomment de l’alcool celles qui présentent une consommation à risque à l’aide des trois premières questions de l’outil DÉBA-Alcool
 (28 questions) et leur offrir une intervention rapide
(28 questions) et leur offrir une intervention rapide visant une réduction des méfaits.
- Détecter parmi les personnes démontrant une consommation à risque celles qui pourraient présenter un trouble de l’usage de l’alcool
 (TUA, DSM-5 page 643) à l’aide des 16 questions suivantes du DÉBA-Alcool (Questionnaire bref sur la dépendance à l’alcool - QBDA); si le QBDA est positif, évaluer les conséquences de la consommation à l’aide des neuf dernières questions du DÉBA-Alcool (Évaluation des conséquences de la consommation d’alcool - ÉCCA).
(TUA, DSM-5 page 643) à l’aide des 16 questions suivantes du DÉBA-Alcool (Questionnaire bref sur la dépendance à l’alcool - QBDA); si le QBDA est positif, évaluer les conséquences de la consommation à l’aide des neuf dernières questions du DÉBA-Alcool (Évaluation des conséquences de la consommation d’alcool - ÉCCA). - En présence d’un TUA diagnostiqué ou suspecté, investiguer son impact par un bilan sanguin
 et au besoin par une imagerie (p. ex. : échographie abdominale).
et au besoin par une imagerie (p. ex. : échographie abdominale). - Prescrire ou faire prescrire, au besoin, aux personnes présentant un TUA qui le désirent une médication pour la période de sevrage d’alcool
 ou une médication pour limiter les rechutes
ou une médication pour limiter les rechutes  .
. - Détecter des codépendances chez les personnes avec consommation à risque ou TUA, à l’aide des questionnaires DÉBA-Drogues
 ou DÉBA - Jeu-8
ou DÉBA - Jeu-8  afin de mieux les orienter vers les ressources appropriées.
afin de mieux les orienter vers les ressources appropriées. - Selon les ressources disponibles du programme-services Dépendance de votre établissement régional, telles que définies dans le Plan d’action interministériel en dépendance 2018-2028
 :
:
- discuter d’une orientation vers les services appropriés (fiche 1, page 91);
- proposer une intervention précoce pour prévenir l’aggravation de la situation (fiche 2, page 94);
- proposer une évaluation spécialisée (fiche 3, page 97).
Pour en savoir plus
- Module de formation : Consommation d’alcool à risque et trouble de l'usage de l'alcool chez les adultes et durant la grossesse et l'allaitement
Ministère de la Santé et des Services sociaux - Jasons modération : guide pour les médecins et les professionnels de la santé
Educ’alcool - Directives de consommation d’alcool à faible risque du Canada: foire aux questions

Centre canadien sur les dépendances et l'usage de substances - Programme national de formation en dépendances (PNFD)
Se référer à la Direction des programmes-services Santé mentale et Dépendances de l’établissement de votre territoire - Questionnaires et outils - Dépistage/évaluation du besoin d'aide – alcool/drogues
Recherche et intervention sur les substances psychoactives - Québec (RISQ) - Trouble lié à l'usage d'alcool
Trois protocoles médicaux nationaux et tutoriels sur le sevrage d’alcool, la prévention des rechutes et le bilan sanguin
Institut national d’excellence en santé et services sociaux - Guide d’usage optimal : sevrage d’alcool et prévention des rechutes

Institut national d’excellence en santé et services sociaux - Répertoire des ressources en dépendance
Ministère de la Santé et des Services sociaux
Information pour la population
- Capsule vidéo : La consommation d’alcool est loin d’être banale
- Directives de consommation d'alcool à faible risque du Canada

Centre canadien sur les dépendances et l'usage de substances - Faire la fête et s’enivrer
Centre de toxicomanie et de santé mentale (CAMH) - Éduc’alcool
- Alcochoix +
Ministère de la Santé et des Services sociaux - Ligne téléphonique Info-Santé / Info-Social 811 (option 2)
- Drogue : Aide et référence - L’alcool
Ligne téléphonique 24/7 et référence vers les ressources communautaires
Dernière mise à jour : 2 février 2023
Population cible
- Toute personne de 18 ans et plus sans diagnostic de prédiabète ou de diabète de type 2.
Recommandations
Ces recommandations s’appliquent aux personnes qui ne présentent pas de symptômes suggestifs de diabète de type 2 (polyurie, polydipsie, polyphagie et perte de poids inexpliquée) et ne prennent pas de médication antidiabétique. Les personnes symptomatiques devraient être orientées sans délai vers une évaluation et une prise en charge appropriées.
Dépistage
Dans une perspective de prise de décision partagée, vérifier si la personne souhaite procéder au dépistage du diabète de type 2. Si oui, suivre les étapes suivantes :
- Faire l’évaluation clinique (histoire et examen physique).
- Remplir le questionnaire FINDRISC
 pour évaluer le risque de la personne de développer un diabète dans les 10 prochaines années :
pour évaluer le risque de la personne de développer un diabète dans les 10 prochaines années :
- 0 à 14 points : risque faible ou modéré. Ne pas faire de dépistage sanguin. Repasser le questionnaire aux 3 à 5 ans;
- 15 à 20 points : risque élevé. Dépistage sanguin aux 5 ans;
- 21 points ou plus : risque très élevé. Dépistage sanguin tous les 12 mois.
- Dépister au moyen du dosage sanguin de l’hémoglobine glyquée ou A1C :
- En présence d’un résultat d’A1C de 6,1 à 6,4 % (prédiabète), une investigation supplémentaire est requise pour déterminer la prise en charge;
- Un résultat d’A1C ≥ 6,5 % suggère un diagnostic de diabète de type 2. La glycémie à jeun ou l’hyperglycémie provoquée sont d’autres tests de dépistage acceptables. Si l’un des trois tests est en faveur d’un diabète, Diabète Canada recommande de répéter le même test
 un autre jour (délai selon le jugement du clinicien) pour confirmer le diagnostic.
un autre jour (délai selon le jugement du clinicien) pour confirmer le diagnostic.
- Chez les adultes avec un IMC > 25 kg/m2 qui ne présentent pas de conditions particulières
 et ne prennent pas de statine, une évaluation du risque cardiovasculaire global est généralement recommandée, si la personne souhaite connaître son risque :
et ne prennent pas de statine, une évaluation du risque cardiovasculaire global est généralement recommandée, si la personne souhaite connaître son risque :
- Chez les personnes de 40 à 75 ans, utiliser la Calculatrice : prévention des maladies cardiovasculaires et outil d’aide à la décision
, qui nécessite une mesure de la pression artérielle et un bilan lipidique;
- Chez les personnes de 18 à 39 ans ou de plus de 75 ans qui présentent au moins un facteur de risque cardiovasculaire
 , la calculatrice ne peut pas être utilisée et l’évaluation du risque cardiovasculaire global doit être individualisée (voir fiche Dyslipidémie et statines).
, la calculatrice ne peut pas être utilisée et l’évaluation du risque cardiovasculaire global doit être individualisée (voir fiche Dyslipidémie et statines).
- Chez les personnes de 40 à 75 ans, utiliser la Calculatrice : prévention des maladies cardiovasculaires et outil d’aide à la décision
Prévention
- Tant chez la personne à risque de diabète, chez les prédiabétiques et les diabétiques confirmés, cibler d’abord l’optimisation des habitudes de vie
:
- Recommander l’adoption d’une alimentation saine
visant un poids
santé.
- Recommander l’adoption d’une alimentation saine
- Recommander la pratique d’activités physiques régulières et diversifiées (p. ex. : aérobiques, musculation) et d’éviter les comportements sédentaires prolongés.
- Chez les personnes qui présentent un excès de poids corporel
et sont disposées à discuter des enjeux liés au poids, évaluer le problème et présenter les options (voir fiche Obésité chez les adultes).
- L’arrêt du tabagisme peut prévenir l’apparition du diabète et ses complications cardiovasculaires (voir fiche Tabagisme chez les adultes).
Pour en savoir plus
- Module de formation : Diabète de type 2
Ministère de la Santé et des Services sociaux (MSSS) - Recommandation concernant le dépistage du diabète de type 2 chez les adultes — Résumé à l’intention des cliniciens
Groupe d’étude canadien sur les soins de santé préventifs (GÉCSSP) - Protocole médical national No 888046
 — Dépistage du diabète de type 2 et évaluation du risque cardiovasculaire
— Dépistage du diabète de type 2 et évaluation du risque cardiovasculaire
Institut national d’excellence en santé et en services sociaux (INESSS) - Ordonnance collective No 888046
 — initier des analyses de laboratoire dans le cadre du dépistage du diabète de type 2 et de l’évaluation du risque cardiovasculaire
— initier des analyses de laboratoire dans le cadre du dépistage du diabète de type 2 et de l’évaluation du risque cardiovasculaire
INESSS - Screening for diabetes in adults
Diabetes Canada (en anglais seulement. Un guide de poche en français est disponible. Toutefois, les recommandations de Diabète Canada pour le dépistage divergent de celles du GÉCSSP : dépistage systématique ≥ 40 ans aux 3 ans et utilisation d’un calculateur de risque chez les patients plus jeunes) - Screening for Prediabetes and Type 2 Diabetes
US Preventive Services Task Force (en anglais seulement. Toutefois, les recommandations du USPSTF pour le dépistage divergent de celles du GÉCSSP : dépistage des personnes âgées de 35 à 70 ans qui ont un indice de masse corporelle ≥ 25, ne sont pas enceintes et n’ont pas de symptômes de diabète) - Guide d’alimentation pour la personne diabétique
(à l’usage des diététistes-nutritionnistes ou des cliniciens spécialement formés)
MSSS
Information pour la population
- Diabète de type 2 : dépistage et prévention
Québec.ca - Capsule vidéo : Comment prévenir et dépister le diabète de type 2
MSSS - Diabète
Québec.ca - Foire aux questions pour les patients : information au sujet du diabète
GÉCSSP - Calculateur de risque pour les patients
(FINDRISC adapté pour les patients)
GÉCSSP - Coup d’œil sur l’alimentation de la personne diabétique
MSSS - Alimentation
Diabète Québec - Qu’est-ce que le diabète?
Diabète Québec - Activité physique chez l’adulte : recommandations
Diabète Québec
Dernière mise à jour : 13 décembre 2024
Population cible
- Adultes de 18 ans et plus
Recommandations
Lors des visites de soins qui s’y prêtent :
- évaluer les facteurs de risque d’ITSS
au moins une fois par année;
- dépister la chlamydia, la gonorrhée
, ainsi que la syphilis, le virus de l'immunodéficience humaine (VIH) et les hépatites B et C
selon les facteurs de risque décelés
;
- offrir un counseling préventif
pour l’adoption et le maintien de comportements sécuritaires (voir la section 9.3, pages 70-71 du Guide québécois de dépistage des ITSS);
- soutenir les personnes atteintes d’une ITSS pour qu’elles avisent leurs partenaires
;
- offrir une chimioprophylaxie
aux personnes exposées lorsqu’indiqué;
- offrir les vaccins contre les virus du papillome humain (VPH)
, l’hépatite A
, l’hépatite B
et tout autre vaccin indiqué (vaccin contre la mpox (variole simienne)
p. ex.) aux personnes visées par le Protocole d’immunisation du Québec
.
Pour en savoir plus
- Outils sur la prévention clinique des ITSS
Ministère de la Santé et des Services sociaux (MSSS) - La prophylaxie préexposition au virus de l’immunodéficience humaine : Guide pour les professionnels de la santé du Québec
MSSS - Guide pour la prophylaxie et le suivi après une exposition au VIH, au VHB et au VHC
MSSS - Programmation nationale de formations en ITSS, substances psychoactives, diversité sexuelle et pluralité des genres
Institut national de santé publique du Québec
Information pour la population
- Infections transmissibles sexuellement et par le sang
Québec.ca - Entre caresses et baisers, une ITSS s’est faufilée... Il faut en parler
MSSS
Dernière mise à jour : 7 janvier 2025
Population cible
- Tout adulte de 18 ans et plus
Recommandations
Lorsqu’ils rencontrent des personnes présentant un excès de poids corporel, il est recommandé que les professionnels de la santé :
- prennent conscience de l’influence de leurs propres croyances, attitudes ou préjugés concernant l’obésité;
- reconnaissent les préjugés de ces personnes envers eux-mêmes (biais internalisés) et ceux de leur entourage;
- évitent de présupposer qu’un symptôme ou une plainte de ces personnes sont reliés à leur poids;
- demandent à ces personnes l’autorisation de discuter des enjeux entourant le poids et non du poids lui-même, sans utiliser de mots, d’images ou de pratiques à connotation négative.
Aux visites de soins qui s’y prêtent, lorsque les personnes sont disposées à discuter des enjeux reliés au poids :
- Mesurer la hauteur et le poids de la personne pour calculer l’indice de masse corporelle (IMC = poids en kilogrammes/[hauteur en mètres]2). Utiliser un calculateur d’IMC
pour plus de commodité;
- Mesurer le tour de taille (TT) en centimètres, si l’IMC est entre 25 et 34,9 kg/m2, pour identifier l’obésité abdominale (femmes TT ≥ 88 cm; hommes TT ≥ 102 cm), qui est associée à un risque accru de maladie cardiovasculaire et de diabète de type 2;
- Le rapport tour de taille (cm)/hauteur (cm) est un autre indicateur métabolique applicable à toute personne dont l’IMC est entre 25 et 34,9 kg/m2. Risque accru si rapport 0,5 à 0,59 et élevé si rapport > 0,6;
- Chez les personnes qui présentent un IMC > 25 kg/m2, effectuer un questionnaire, un examen physique et des tests paracliniques afin d’identifier :
- des causes possibles ou des facteurs contributoires au gain pondéral;
- des complications ou comorbidités liées à l’adiposité : hypertension artérielle, maladie coronarienne, diabète de type 2, dyslipidémie, stéatose hépatique non alcoolique, lithiase biliaire, apnée obstructive du sommeil, arthrose, autres;
- des obstacles potentiels au traitement.
- Chez les personnes qui présentent un IMC > 25 kg/m2, le professionnel de la santé peut utiliser le guide de pratique des 5 As
 pour une évaluation plus détaillée des problèmes de santé associés qui aidera à orienter la prise de décision clinique;
pour une évaluation plus détaillée des problèmes de santé associés qui aidera à orienter la prise de décision clinique; - Pour les personnes qui présentent un IMC > 25 kg/m2, qui prévoient une grossesse, qui sont enceinte ou qui ont accouché depuis moins de 2 ans, vous référer à la fiche Obésité en périnatalité.
- Risque cardiovasculaire global :
- Chez les personnes de 40 à 75 ans qui désirent connaître leur risque cardiovasculaire, utiliser la calculatrice et outil d’aide à la décision : prévention des maladies cardiovasculaires
, qui nécessite une mesure de la pression artérielle et un bilan lipidique;
- Chez les personnes de 18 à 39 ans ou de plus de 75 ans qui présentent au moins un facteur de risque cardiovasculaire
 , la calculatrice ne peut être utilisée et l’évaluation du risque doit être individualisée (voir fiche Dyslipidémie et statines).
, la calculatrice ne peut être utilisée et l’évaluation du risque doit être individualisée (voir fiche Dyslipidémie et statines).
- Chez les personnes de 40 à 75 ans qui désirent connaître leur risque cardiovasculaire, utiliser la calculatrice et outil d’aide à la décision : prévention des maladies cardiovasculaires
- Aider les personnes ayant un IMC > 25 kg/m2 à formuler des objectifs visant l’amélioration de leur santé et de leur bien-être par :
- de meilleures habitudes de vie (alimentation, activité physique, sédentarité et temps d’écran, sommeil, gestion du stress)
- un meilleur contrôle de facteurs de risque (hypertension, diabète type 2, dyslipidémie) et de comorbidités physiques ou psychosociales
- Si souhaité, déterminer un « meilleur poids » qu’elles se sentent capables d’atteindre (et non un « poids idéal »). Pour chaque objectif, proposer un plan d’action et un suivi;
- Il n’est pas recommandé d’offrir systématiquement des programmes structurés interdisciplinaires d’amélioration des habitudes de vie visant la prévention du gain pondéral;
- Il est recommandé d’offrir ou référer les personnes qui présentent un IMC > 25 kg/m2, particulièrement si elles sont à risque élevé de diabète de type 2, vers un programme structuré interdisciplinaire à multiples composantes (nutrition, activité physique, style de vie) visant l’amélioration de leur santé et de leur bien-être;
- Si les interventions mises en œuvre ne permettent pas l’atteinte des objectifs de santé convenus (incluant le meilleur poids ciblé), la personne et le clinicien qui le désirent peuvent s’engager dans une prise de décision partagée
concernant les options suivantes :
- La prise d’un des médicaments approuvés par Santé Canada pour la perte de poids : orlistat ou naltrexone-bupropion en association ou semaglutide ou liraglutide ou tirzepatide Ces médicaments sont indiqués si IMC ≥ 30 kg/m2 ou si IMC ≥ 27 kg/m2 en présence de complications liées à l’adiposité, tout en poursuivant les interventions comportementales. L’efficacité de ces agents à court terme est variable (3 à 17 %). Ils peuvent améliorer certains paramètres métaboliques et la qualité de vie. Toutefois, ils comportent des effets indésirables surtout gastro-intestinaux. Les preuves sont insuffisantes concernant leur efficacité et innocuité à long terme. Un regain du poids est généralement observé à l’arrêt. Les plus récents de ces médicaments sont coûteux et aucun n’est remboursé par le régime public d’assurance médicaments du Québec;
- La chirurgie bariatrique est indiquée si IMC ≥ 40 kg/m2, ou si IMC ≥ 35 kg/m2 en présence d’au moins une maladie liée à l’adiposité (indications non soutenues par des données probantes), ou si IMC entre 30 et 34,9 kg/m2 et diabète de type 2 mal contrôlé malgré une gestion médicale optimale (indication soutenue par des données probantes). Au Québec, environ 1 % de la population ciblée a accès au traitement, après un délai de plusieurs mois ou années.
Pour en savoir plus
- Obésité adulte — Résumé pour cliniciens
Groupe d’étude canadien sur les soins de santé préventifs - Prévalence de l’obésité abdominale et évolution du tour de taille mesuré chez les adultes québécois

Institut national de santé publique du Québec - L’obésité chez l’adulte : ligne directrice de pratique clinique
S. Wharton et collectif d’auteurs financés par Obésité Canada, l’Association canadienne des médecins et chirurgiens bariatriques et la Stratégie de recherche axée sur le patient des Instituts de recherche en santé du Canada - La pharmacothérapie dans le traitement de l’obésité
Institut national d’excellence en santé et services sociaux - Weight Loss to Prevent Obesity-Related Morbidity and Mortality in Adults: Behavioral Interventions
(en anglais seulement)
U.S. Preventive Services Task Force - Outils du Collectif Vital
Association pour la santé publique du Québec - Guide : L’état de la science en matière d’approches de traitements visant la perte de poids chez l’adulte

Ordre des diététistes nutritionnistes du Québec (ODNQ)
Information pour la population
- Poids corporel
Québec.ca - Lignes directrices pour la classification du poids chez les adultes
Santé Canada - Alimentation saine
Québec.ca - Guide alimentaire canadien
Santé Canada - Améliorer sa santé grâce à l’activité physique
Québec.ca - Directives canadiennes en matière de mouvement sur 24 heures
Société canadienne de physiologie de l’exercice - Le temps d’écran, une autre habitude de vie associée à la santé
Institut national de santé publique du Québec
Dernière mise à jour : 8 septembre 2025
En soutien au Programme québécois d’immunisation (PQI)
Population cible
- Tout adulte âgé de 18 ans et plus
Recommandations
Recommander la vaccination de base :
- Calendrier régulier de vaccination
;
- Amorce de la vaccination de base
chez les adultes qui n’ont jamais été vaccinés;
- Mise à jour de la vaccination
de base chez les personnes ayant déjà reçu des vaccins ou qui ne peuvent pas prouver leur statut vaccinal
.
Suggérer les autres vaccins indiqués, selon les conditions médicales, les milieux ou les habitudes de vie .
Pour en savoir plus
- Protocole d’immunisation du Québec (PIQ)
Ministère de la Santé et des Services sociaux (MSSS) - Formation de base en immunisation et vaccinations spécifiques
MSSS - Description des maladies évitables par la vaccination
MSSS - Communication efficace en vaccination
MSSS - Questions et réponses sur la vaccination
MSSS - Calendrier de vaccination-Personnes nouvellement arrivées au Québec
Institut national de santé publique du Québec - Guide d’intervention santé-voyage
Institut national de santé publique du Québec - Aide à la décision pour la prophylaxie antitétanique
MSSS
Information pour la population
- Programme québécois d’immunisation
Québec.ca - Vaccination — Information générale
Québec.ca - Démystifier les croyances sur les risques de la vaccination
Québec.ca - Feuilles d’information pour les personnes à vacciner
MSSS
Dernière mise à jour : 30 avril 2025
En lien avec le projet de démonstration du dépistage du cancer du poumon .
Depuis la fin du projet de démonstration du dépistage du cancer du poumon (2021-2024), le dépistage annuel par tomodensitométrie à faible dose (TAFD) est offert à toute personne admissible du Québec, mais effectué seulement dans certains établissements. Il sera progressivement déployé dans tout le Québec et accessible par l’entremise de centres de coordination des services régionaux (CCSR). Pour connaître la situation dans votre région, consultez la page Centres de coordination des services régionaux pour le dépistage du cancer du poumon .
Population cible
Adultes de 55 à 74 ans qui :
- Fument activement depuis au moins 20 ans de manière continue ou discontinue ;
OU - ont fumé pendant au moins 20 ans de manière continue ou discontinue
ET - sont assurés par la Régie de l’assurance maladie du Québec (RAMQ)
Recommandations
Dépistage :
- Aux visites de soins qui s’y prêtent, demander à la personne l’autorisation de discuter du tabagisme et de ses conséquences.
- Documenter sa consommation actuelle et passée de tabac fumé, pour déterminer si elle appartient à la population ciblée pour le dépistage du cancer du poumon.
- Si la personne fait partie de la population ciblée et se montre intéressée au dépistage, engager une discussion sur les avantages, inconvénients et limites du dépistage en vous référant à l’outil d’aide à la décision (OAD) du dépistage du cancer du poumon.
- Informer la personne intéressée que toute demande de dépistage du cancer du poumon doit ensuite être autorisée par un CCSR, qui vérifiera son admissibilité selon les critères suivants :
- Risque élevé selon le modèle de prédiction PLCOm2012norace
;
- Bon état de santé général et absence de contre-indications;
- Prise de décision partagée concernant les avantages, inconvénients et limites du dépistage, suivie de l’obtention d’un consentement éclairé.
- Risque élevé selon le modèle de prédiction PLCOm2012norace
- Indiquer qu’un soutien à l’arrêt du tabagisme est offert systématiquement à toutes les personnes qui fument ou qui ont cessé depuis moins de six mois lorsqu’elles entrent en contact avec un CCSR, qu’elles participent ou non au dépistage. Souligner l’importance de cesser de fumer et de demeurer non-fumeur pour réduire les risques de développer un cancer et d’en décéder.
- Si la personne demeure intéressée à participer, remplir le formulaire Demande de référence : Prise en charge pour le dépistage du cancer du poumon (AH-791_DT_9630). Ce formulaire permet notamment :
- D’identifier le clinicien référent et le clinicien traitant (peuvent être la même personne);
- De communiquer au clinicien traitant les résultats des tests;
- Si aucun clinicien ne peut assurer le suivi du dépistage, le CCSR pourra l’assurer ou le confier au Guichet d’accès à la première ligne (GAP)
.
- Si la personne est indécise concernant le dépistage, lui remettre l’outil d’aide à la décision (OAD) ou l’encourager à consulter le site Québec.ca/DépistagePoumon
et lui transmettre les coordonnées du CCSR de sa région
, dans l’éventualité qu’elle change d’avis. Lui mentionner qu’elle peut s’autoréférer au CCSR, sans recourir à une professionnelle ou un professionnel de la santé.
Prévention:
- Chez toute personne qui fume actuellement ou qui a cessé depuis moins de 6 mois, qu’elle participe ou non au dépistage, recommander l’arrêt et fournir de l’information sur les aides pharmacologiques, ainsi que sur les différents services et programmes de soutien disponibles sur le site Québec sans tabac
(voir fiche Tabagisme et vapotage chez les adultes).
- Recommander d’éviter la fumée secondaire de tabac
, de vérifier la présence de radon au domicile
, d’éviter les expositions cancérigènes professionnelles ou domiciliaires (notamment amiante
, arsenic, béryllium, cadmium, chrome, nickel) et la pollution de l’air (particules fines)
.
- Déconseiller la prise de suppléments vitaminiques avec bêta-carotènes aux fumeurs de plus d’un paquet par jour.
Pour en savoir plus
- Protocole médical national numéro 888051 Initier un examen de dépistage du cancer du poumon par la tomodensitométrie axiale à faible dose (TAFD) et en assurer le suivi
Institut d’excellence en santé et services sociaux (INESSS) - Dépistage du cancer du poumon − Professionnelles et professionnels de la santé
Québec.ca - Calculateur PLCOm2012norace – Pourcentage de risque de développer un cancer du poumon sur 6 ans
INESSS - Algorithmes de dépistage, d’investigation, de traitement et de suivi du cancer du poumon
INESSS - Dépistage du cancer du poumon – Renseignements à l’intention des professionnels de la santé et des services sociaux (Feuillet)
Ministère de la Santé et des Services sociaux (MSSS)
Information pour la population
- Capsule vidéo : Prendre une décision éclairée de participer ou non au dépistage du cancer du poumon
- Projet de démonstration du dépistage du cancer du poumon : outil d’aide à la décision (dépliant)
MSSS - Dépistage du cancer du poumon
Québec.ca - Mode de vie sans tabac
Québec.ca - Services et programmes de soutien à la cessation, gratuits confidentiels, présentés sur le site Québec sans tabac
Dernière mise à jour : 24 septembre 2025
Population cible
Hommes et femmes asymptomatiques âgés de 40 à 74 ans :
- ne présentant pas de contre-indications
 au dépistage (Protocole médical national (PMN), pages 1 et 2);
au dépistage (Protocole médical national (PMN), pages 1 et 2); - assurés par la Régie de l’assurance maladie du Québec (RAMQ).
Recommandations
Stratifier le niveau de risque de cancer colorectal (CCR) selon les algorithmes de prise en charge et de surveillance en fonction du risque et de la condition, qui tiennent compte du degré de parenté des membres de la famille atteints (premier degré : parent, enfant, frère ou sœur; deuxième degré : grand-parent, oncle, tante, neveu ou nièce; troisième degré : cousin ou cousine, arrière-grand-parent, arrière-petit-enfant) :
-
Les personnes à risque moyen sont celles âgées de 50 à 74 ans sans histoire familiale de CCR ou de polypes (voir algorithmes, figure 1, page 5). Accompagner ces personnes dans un processus de prise de décision partagée à l’aide de l’outil d’aide à la décision
conçu pour le risque moyen et, si elles décident de participer, faire un dépistage tous les deux ans par un test immunochimique de recherche de sang occulte dans les selles (RSOSi)
.
-
Les personnes à risque légèrement accru sont celles âgées de 40 à 74 ans, avec histoire familiale légère de CCR ou de polypes (voir algorithmes, figure 3, page 7). Accompagner ces personnes dans un processus de prise de décision partagée et, si elles décident de participer, faire un dépistage tous les deux ans par RSOSi dès 40 ans. Les personnes à risque légèrement accru en raison de leur histoire familiale de CCR ou de polypes ont :
- un parent de premier degré atteint à 60 ans ou plus;
- OU un parent de deuxième ou troisième degré atteint;
- OU deux parents de deuxième degré atteints, de côtés différents de la famille.
-
Les personnes à risque modérément accru sont celles âgées de 40 à 74 ans avec histoire familiale modérée de CCR ou de polypes (voir algorithmes, figure 3, page 7). Accompagner ces personnes dans un processus de prise de décision partagée et, si elles décident de participer, faire un dépistage tous les cinq ans par coloscopie dès 40 ans ou 10 ans avant le plus jeune âge de diagnostic dans la famille. Les personnes à risque modérément accru en raison de leur histoire familiale de CCR ou de polypes ont :
- un parent de premier degré atteint à moins de 60 ans;
- OU deux parents de premier degré atteints, peu importe l’âge;
- OU un parent de premier degré et un parent de deuxième degré du même côté de la famille atteints de CCR, peu importe l’âge.
- Chez les personnes présentant des antécédents personnels de CCR ou de polypes OU de maladie inflammatoire intestinale OU des antécédents personnels ou familiaux de syndrome génétique : orienter d’emblée pour une consultation et un suivi en spécialité.
Si la personne demeure indécise concernant le dépistage, l'orienter vers la page Dépistage du cancer colorectal (côlon et rectum) ou la capsule vidéo Dépistage du cancer colorectal
et l’inviter à en rediscuter lors d’une prochaine visite.
Lorsque la personne décide de participer au dépistage, s’assurer qu’elle a bien compris qu’en cas de test RSOSi positif, une coloscopie diagnostique sera nécessaire. Lui transmettre l’information concernant les bénéfices ![]() (PMN, page 3, section 2.1) et les risques
(PMN, page 3, section 2.1) et les risques ![]() (PMN, page 5, section 3) de la RSOSi et de la coloscopie, pour lui permettre de prendre une décision éclairée.
(PMN, page 5, section 3) de la RSOSi et de la coloscopie, pour lui permettre de prendre une décision éclairée.
En application du PMN, à la suite d’une RSOSi positive, demander une coloscopie diagnostique à l’aide du formulaire de demande de coloscopie AH-702 (indication IN5).
Recommander aux personnes ayant présenté un CCR ou des polypes ou ayant un risque plus élevé que le risque moyen d’aviser les membres de leur famille de la nécessité de consulter un professionnel ou une professionnelle de la santé concernant le risque de ce cancer.
Dans le but de prévenir le cancer colorectal et d’autres cancers et maladies chroniques, promouvoir auprès de toute la population de saines habitudes de vie :
- alimentation riche en grains entiers, fibres et produits laitiers et faible en viandes rouges et transformées et mode de vie actif visant un poids santé;
- pas de tabagisme (voir fiche Tabagisme chez les adultes);
- consommation d’alcool à faible risque (voir fiche Consommation d’alcool chez les adultes).
Pour en savoir plus
- Module de formation : Dépistage du cancer colorectal
Ministère de la Santé et des Services sociaux (MSSS) - Dépistage du cancer colorectal : tests de dépistage et population cible
MSSS - Outil d’aide à la décision pour le dépistage du cancer colorectal
MSSS - Protocole médical national No 830054
 – Initier un test immunochimique de recherche de sang occulte dans les selles ou demander une coloscopie dans le cadre du dépistage du cancer colorectal
– Initier un test immunochimique de recherche de sang occulte dans les selles ou demander une coloscopie dans le cadre du dépistage du cancer colorectal
Institut national d’excellence en santé et en services sociaux (INESSS) - Tutoriel CCR
INESSS - Ordonnance collective No 830054 – Demander une coloscopie diagnostique à la suite d’un test RSOSi positif

INESSS - Cancer colorectal
Groupe d’étude canadien sur les soins de santé préventifs - Colorectal Cancer: Screening
(en anglais seulement)
United States Preventive Services Task Force - Diet, nutrition, physical activity and colorectal cancer
 (en anglais seulement)
(en anglais seulement)
World Cancer Research Fund (WCRF) et American Institute for Cancer Research (AICR) - Version web interactive des algorithmes d’investigation, de traitement et de suivi du cancer colorectal
INESSS, 2024
Information pour la population
- Cancer colorectal (côlon et rectum)
Québec.ca
Dernière mise à jour : 20 novembre 2024
Population cible
- Personnes de 50 à 74 ans qui reçoivent une invitation du Programme québécois de dépistage du cancer du sein (PQDCS) :
- asymptomatiques*,
- sans histoire personnelle de cancer du sein,
- pouvant avoir des antécédents personnels de lésions à risque, une histoire familiale de cancer du sein ou des mutations génétiques connues,
- inscrites comme femme par la Régie de l’assurance maladie du Québec;
- Personnes qui ne reçoivent pas d’invitation du PQDCS, mais peuvent avoir accès à une mammographie de dépistage sur ordonnance individuelle d’un médecin ou d’une infirmière praticienne spécialisée (IPS) :
- de moins de 50 ans ou de plus de 74 ans, selon l’évaluation de leur niveau de risque personnel et de leur état de santé,
- trans ou non binaires.
*Orienter sans retard en spécialité toute personne qui présente l’un des signes cliniques suivants : masse (bosse), écoulement spontané d’un mamelon, rétraction récente du mamelon ou de la peau du sein, eczéma persistant ou ulcération du mamelon, peau d’orange, rougeur couvrant au moins le tiers du sein.
Recommandations
Dépistage
- Aux visites de soins qui s’y prêtent, demander à toute personne de la population cible de 50 à 74 ans l’autorisation de discuter du dépistage du cancer du sein.
- Vérifier si la personne a bien reçu, au cours des deux dernières années, une lettre d’invitation au PQDCS qui tient lieu d’ordonnance médicale nationale pour la mammographie, ainsi qu’un dépliant sur le Programme québécois de dépistage du cancer du sein
.
- Si la dernière mammographie remonte à plus de deux ans, s’informer des raisons et engager une discussion sur les avantages, les inconvénients et les limites du dépistage
.
- Dans la discussion avec la personne, garder en mémoire les facteurs de risque du cancer du sein
qui augmentent la pertinence de participer au dépistage.
- Si la personne accepte d’être dépistée, lui recommander de participer au PQDCS pour optimiser les résultats. Si elle refuse de participer, mais souhaite tout de même passer une mammographie de dépistage, lui remettre ou lui faire remettre une ordonnance individuelle. Si l’examen est normal, le répéter sur ordonnance tous les deux ans jusqu’à 74 ans.
- Dans les 10 jours suivant une mammographie de dépistage, la participante au PQDCS reçoit une lettre l’informant que son résultat est normal ou non et lui indiquant le suivi recommandé. Le rapport de mammographie est transmis automatiquement au professionnel ou à la professionnelle qui assure le suivi. Le rapport de mammographie du radiologiste est ajouté au Dossier santé Québec (DSQ) dans les 30 jours suivant l’interprétation.
Prévention
Dans le but de prévenir le cancer du sein à tous les âges de la vie, promouvoir de saines habitudes de vie pour agir sur les facteurs de risque modifiables (rapport en anglais, pages 7 et 8 ) :
- pratiquer des activités physiques (150 minutes à intensité moyenne ou 75 minutes à intensité élevée par semaine);
- allaiter, si possible (voir fiche Allaitement);
- s’abstenir de consommer de l’alcool (voir fiches Consommation d’alcool et trouble de l’usage de l’alcool en périnatalité et chez les adultes);
- atteindre et maintenir un poids santé après 30 ans (voir fiches Obésité en périnatalité et Obésité chez les adultes).
Pour en savoir plus
- Formation en ligne de 90 minutes – Introduction au PQDCS et à l'approche à privilégier envers les participantes
Ministère de la Santé et des Services sociaux (MSSS) - Formation en ligne de 2 heures et 30 minutes – Soutien à la prise de décision éclairée concernant le dépistage du cancer du sein
MSSS - PQDCS – À propos
MSSS - PQDCS – Cadre de référence
MSSS - Cancer du sein (mise à jour) : recommandations provisoires (2024)
Groupe d’étude canadien sur les soins de santé préventifs (GÉCSSP) - Algorithmes d’investigation de traitement et de suivi du cancer du sein
Institut national d’excellence en santé et services sociaux (INESSS) - Enjeux, considérations et modalités de mise en œuvre entourant l’accès au dépistage du cancer du sein chez les femmes âgées entre 40 et 49 ans au Québec
INESSS - Évaluation du Programme québécois de dépistage du cancer du sein
INSPQ
Information pour la population
- Cancer du sein – information et dépistage
Québec.ca - Programme québécois de dépistage du cancer du sein (PQDCS)
Québec.ca - Participer au Programme québécois de dépistage du cancer du sein : votre décision
– Dépliant
MSSS - Information sur les examens complémentaires à la mammographie de dépistage
– Dépliant
MSSS - Outils d’aide à la décision
(40-49 ans; 50-59; 60-69; 70-79; tableau simplifié des bénéfices et préjudices par âge et source de données)
GÉCSSP - Quels sont vos risques de cancer du sein?
Agence de santé publique du Canada (ASPC)
Dernière mise à jour : 26 janvier 2026
Population cible
Le dépistage s’applique uniquement aux personnes qui :
- n’ont pas de diagnostic antérieur d’ostéoporose;
ET - ne prennent pas de médication pour prévenir les fractures de fragilisation (ex. : bisphosphonate).
Femmes
- ne pas dépister les femmes âgées de 40 à 64 ans;
- dépister les femmes âgées de 65 à 90 ans.
Hommes
- ne pas dépister les hommes âgés de 40 à 69 ans;
- pour les hommes de 70 ans et plus, le niveau de preuve appuyant le dépistage est jugé très faible. Le Groupe d’étude canadienne sur les soins de santé préventifs (GÉCSSP) recommande de ne pas dépister, tandis que l’Institut national d’excellence en santé et services sociaux (INESSS), dans le cadre de son protocole médical national recommande de dépister. La décision est laissée au jugement du clinicien.
Recommandations
Dépistage
- Avec l’autorisation de la personne, évaluer le risque de fracture de fragilisation en utilisant l’outil d’aide pour une prise de décision partagée
. Cet outil, basé sur la version canadienne du questionnaire FRAX
, calcule le risque absolu (%) de fracture ostéoporotique majeure (hanche, colonne vertébrale, humérus, poignet) et le risque de fracture de hanche sur 10 ans. Les trois catégories de risque de fracture majeure sont : faible (< 10 %), moyen (10 à 19,9 %) et élevé (≥ 20 %). Le FRAX peut être utilisé sans ou avec mesure de la densité minérale osseuse (DMO). Une DMO basse révélant une ostéopénie (score T de -1 à -2,5 déviations standard [DS]) ou une ostéoporose (score T < -2,5 DS) n’est qu’un des facteurs de risque de fracture. On recommande d’utiliser en première intention le FRAX sans DMO.
- Si le niveau de risque selon le FRAX sans DMO le justifie (p. ex. : ≥ 10 %) ou selon le jugement clinique (p. ex. : facteurs non pris en compte dans l’outil FRAX, telle une histoire de chutes répétées ou de fracture récente de moins de 2 ans), engager avec la personne une prise de décision partagée
concernant les avantages et inconvénients de prendre une médication préventive.
- Si la personne est favorable à une médication préventive, prescrire une mesure de la DMO par ostéodensitométrie (ODM) du col fémoral : absorptiométrie à rayons X biphotonique (dual-energy x-ray absorptiometry – DEXA ou DXA en anglais), pour documenter la DMO initiale de la personne et suivre son évolution lors du traitement. Ne pas prescrire d’ODM si la dernière remonte à moins de 3 ans.
- Réévaluer le risque fracturaire en intégrant la DMO du col fémoral (g/cm2 ou score T) aux autres paramètres dans la colonne de gauche de l’outil d’aide pour une prise de décision partagée
(FRAX avec DMO). Dans la colonne du centre, le graphique de 100 personnes montre la réduction du risque sur 10 ans qui pourrait résulter de la prise de bisphosphonates (cliquer sur OUI dans la colonne de droite).
- Si le FRAX avec DMO confirme un risque significatif, offrir une médication préventive après rappel des éléments de la prise de décision partagée
.
- Si la personne accepte la médication préventive, l’alendronate ou le risédronate (bisphosphonates oraux) sont les premiers choix. En cas de contre-indication ou d’intolérance, l’acide zolédronique ou le dénosumab (injectables) constituent des alternatives. Un congé thérapeutique après 5 ans est généralement recommandé. Après ce délai, si la personne maintient son désir de réduire le risque de fracture par la médication et que son espérance de vie en bonne santé le justifie, un contrôle d’ostéodensitométrie peut être considéré 3 ans après l’arrêt de la médication, pour évaluer la résorption osseuse et recalculer le risque (FRAX avec DMO).
- Si la personne refuse la médication préventive, le FRAX avec DMO n’a pas besoin d’être recalculé avant 3 ans si le risque est ≥ à 10 % ou avant 5 ans si risque < à 10 %, à moins de changements de l’état de santé qui augmentent le risque.
Prévention
Quel que soit le niveau de risque, recommander les habitudes de vie suivantes :
- S’assurer d’apports suffisants de calcium et de vitamine D dans l’alimentation :
- Les apports nutritionnels de référence en calcium
de Santé Canada sont de 1000 mg/jour pour les hommes de 51 à 70 ans et de 1200 mg/jour pour les femmes de plus de 50 ans et les hommes de plus de 70 ans;
- Les apports nutritionnels de référence en vitamine D
de Santé Canada pour la population générale (femmes et hommes) sont de 600 UI/jour de 51 à 70 ans et de 800 UI/jour pour les plus de 70 ans. Les personnes de 51 ans et plus qui ne consomment pas d’aliments contenant de la vitamine D tous les jours peuvent bénéficier d’un supplément de 400 UI (10 μg) par jour, tout en consommant des aliments riches en vitamine D;
- Les suppléments de calcium ou de vitamine D ou la combinaison des deux ne préviennent pas les fractures (en anglais seulement)
, sauf chez les personnes déficientes en vitamine D vivant en établissement (p. ex. : CHSLD);
- Individualiser les apports alimentaires et les suppléments de calcium et de vitamine D pour les personnes sous médication préventive. Dans la plupart des études ayant démontré l’efficacité des bisphosphonates, les personnes recevaient des suppléments (un minimum de 400 UI/j de vitamine D et jusqu’à 1000 mg/j de calcium).
- Les apports nutritionnels de référence en calcium
- Recommander la pratique d’activités physiques régulières et diversifiées. Viser 150 minutes par semaine d’activités aérobiques avec mise en charge (p. ex. : marche) ET 2 sessions par semaine de musculation et de renforcement de la posture et de l’équilibre
 . Référer au besoin à un spécialiste de l’activité physique pour un programme personnalisé.
. Référer au besoin à un spécialiste de l’activité physique pour un programme personnalisé. - Recommander l’abandon du tabagisme (voir la fiche Tabagisme et vapotage chez les adultes).
- Recommander une consommation d’alcool à faible risque ou l’abstinence (voir la fiche Consommation d’alcool à risque et trouble de l’usage de l’alcool chez les adultes).Si la personne est tombée dans la dernière année OU se sent instable lorsqu’elle se tient debout ou lorsqu’elle marche OU est inquiète de tomber, prévoir une visite ou l’orienter vers une ressource (p. ex. : physiothérapeute) pour évaluer son risque de chute (en anglais)
. Si le risque est élevé, offrir à la personne de participer à l’un des deux programmes de prévention des chutes offerts dans la plupart des régions du Québec :
- Le Programme intégré d’équilibre dynamique (PIED)
, une intervention multifactorielle non personnalisée pour la prévention des chutes chez les adultes âgés de 65 ans et plus vivant à domicile;
- Le programme Viactive
, un programme d’activités physiques s’adressant aux personnes âgées de 50 ans et plus, conçu et validé par des kinésiologues et spécialistes de l’activité physique, qui s’inscrit au début du continuum de prévention des chutes chez les aînés.
- Le Programme intégré d’équilibre dynamique (PIED)
Pour en savoir plus
- Fracture de fragilisation
Groupe d’étude canadien sur les soins de santé préventifs (GÉCSSP) - Actualisation 2023 des lignes directrices de pratiques cliniques pour la prise en charge de l’ostéoporose et la prévention des fractures au Canada
Ostéoporose Canada - Initier un examen d’ostéodensitométrie à la suite de l’évaluation du risque fracturaire avec l’outil FRAX – Institut national d’excellence en santé et services sociaux (INESSS) :
- Falls Prevention in Community-Dwelling Older Adults: Interventions
(en anglais)
United States Prevention Services Task Force (USPSTF) - Fracture de fragilisation : dépistage et prise en charge

Collège québécois des médecins de famille - Prévenir les chutes chez les aînés vivant à domicile
Institut national de santé publique du Québec (INSPQ) - La prévention des chutes dans un continuum de services pour les aînés vivant à domicile – Cadre de référence
Ministère de la Santé et des Services sociaux (MSSS) - Programme Viactive
MSSS
Informations pour la population
- Calcium
Santé Canada - Vitamine D
Santé Canada - Trop en forme pour se fracturer
Ostéoporose Canada - Programme intégré d’équilibre dynamique (PIED)
 (dépliant)
(dépliant)
INSPQ
Dernière mise à jour : 24 septembre 2025
En 2022, le ministre de la Santé a annoncé l’adoption de la détection des virus du papillome humain à risque élevé (test VPH) comme test de première intention dans le dépistage opportuniste du cancer du col de l’utérus (CCU). Cette nouvelle méthode de dépistage est en implantation progressive au Québec. Dans les régions où le test VPH n’est pas encore disponible, le dépistage opportuniste par test Pap demeure en vigueur (voir la fiche Dépistage du cancer du col de l’utérus par test PAP).
Population cible
Toutes les personnes âgées de 25 à 65 ans qui :
- ont un col de l’utérus, peu importe leur identité de genre*;
ET - ont été ou sont actives sexuellement** (incluant tout contact génital avec ou sans pénétration);
ET - ne rapportent pas d’histoire personnelle de cancer du col de l’utérus;
ET - sont assurées par la Régie de l’assurance maladie du Québec (RAMQ).
* Les femmes cisgenres, les adultes à qui l’on a attribué le sexe féminin à la naissance, les hommes transgenres et les personnes non binaires.
** L’activité sexuelle est un critère d’inclusion pour le dépistage du CCU causé par des virus du papillome humain à haut risque. Les personnes qui ne souhaitent pas dévoiler si elles sont actives sexuellement ou non demeurent admissibles au dépistage si elles satisfont les autres critères. Se référer à la fiche Infections transmissibles sexuellement et par le sang chez les adultes (ITSS) pour connaître les indications de dépistage pour d’autres ITSS.
Recommandations
Dépistage du cancer du col de l’utérus :
- Si la personne présente des symptômes ou des signes non spécifiques qui peuvent suggérer un cancer du col de l’utérus, comme des saignements post-ménopause, intermenstruels inexpliqués ou post-coïtaux récurrents et persistants, des douleurs inexpliquées et persistantes lors de relations sexuelles ou des pertes vaginales inhabituelles et persistantes, offrir tout de même le dépistage mais, sans attendre le résultat du dépistage, entreprendre immédiatement l’investigation du problème ou orienter la personne vers un clinicien habilité.
- Si le test de détection du virus du papillome humain (test VPH) est disponible dans votre région ou votre établissement
, offrir ce dépistage trois ans après le dernier test Pap négatif (un an après chez une personne immunosupprimée
 ). Si le test VPH n’est pas disponible dans votre région, vous référer à la fiche Dépistage du cancer du col de l’utérus par test PAP.
). Si le test VPH n’est pas disponible dans votre région, vous référer à la fiche Dépistage du cancer du col de l’utérus par test PAP. - Accompagner la personne dans une prise de décision partagée
concernant sa participation ou non au dépistage.
- En présence d’un résultat positif au test VPH, une cytologie réflexe en milieu liquide sera effectuée d’emblée par le laboratoire sur le même prélèvement.
- Si le test VPH est négatif, le répéter tous les cinq ans jusqu’à l’âge de 65 ans.
- Si le test VPH est positif pour les types 16 ou 18, orienter immédiatement la personne en colposcopie.
- Si le test VPH est positif pour un génotype autre que 16 ou 18, orienter la personne en fonction du résultat de la cytologie réflexe selon l’algorithme 1.1 Résultats de dépistage et contexte d’orientation en colposcopie
.
Prévention primaire du cancer du col de l’utérus :
- Proposer les vaccins contre les virus du papillome humain (VPH) si la personne n’a pas été adéquatement vaccinée
.
- Documenter le statut tabagique, recommander l’arrêt aux personnes qui fument et leur offrir un counseling et une pharmacothérapie (voir la fiche Tabagisme et vapotage chez les adultes).
- Documenter les facteurs de risque liés à l’histoire sexuelle de la personne (par exemple, âgée de moins de 16 ans lors des premières relations sexuelles, multiples partenaires, usage déficient du condom, parité élevée) et offrir un counseling préventif
pour l’adoption et le maintien de comportements sécuritaires (voir la fiche Infections transmissibles sexuellement et par le sang chez les adultes).
Pour en savoir plus
- Module de formation : Dépistage du cancer du col de l’utérus par test VPH
Ministère de la Santé et des Services sociaux (MSSS) - Dépistage du cancer du col de l’utérus
MSSS - Dépistage du cancer du col de l’utérus au Québec : recommandations pour l’implantation du test de détection des virus du papillome humain (test VPH) comme test de dépistage primaire
Institut national d’excellence en santé et en services sociaux (INESSS) - Protocole médical national No 88039
 - Demander une colposcopie à la suite d’un résultat de dépistage du cancer du col de l’utérus
- Demander une colposcopie à la suite d’un résultat de dépistage du cancer du col de l’utérus
INESSS - Ordonnance collective No 88039
 - Initier des mesures diagnostiques et un traitement pharmacologique chez une personne qui présente des pertes vaginales inhabituelles
- Initier des mesures diagnostiques et un traitement pharmacologique chez une personne qui présente des pertes vaginales inhabituelles
INESSS - Feuillet pour professionnels de la santé
MSSS - Vidéo - Tutoriel Dépistage cancer col de l’utérus
INESSS
Information pour la population
- Cancer du col de l’utérus
Québec.ca - Capsule vidéo : Dépistage du cancer du col de l’utérus par test VPH
MSSS
Dernière mise à jour : 22 juillet 2025
En 2022, le ministre de la Santé a annoncé l’adoption de la détection des virus du papillome humain à risque élevé (test VPH) comme test de première intention dans le dépistage opportuniste du cancer du col de l’utérus (CCU) (voir la fiche Dépistage du cancer du col de l’utérus par test VPH). Cette nouvelle méthode de dépistage est en implantation progressive au Québec. Dans les régions où le test VPH n’est pas encore disponible, le dépistage opportuniste par test Pap demeure en vigueur.
Population cible
Toutes les personnes âgées de 21 à 65 ans qui :
- ont un col de l’utérus, peu importe leur identité de genre*;
ET - ont été ou sont actives sexuellement** (incluant tout contact génital avec ou sans pénétration);
ET - ne rapportent pas d’historique personnel de cancer du col de l’utérus;
ET - sont assurées par la Régie de l’assurance maladie du Québec (RAMQ).
* Les femmes cisgenres, les adultes à qui l’on a attribué le sexe féminin à la naissance, les hommes transgenres et les personnes non binaires.
** L’activité sexuelle est un critère d’inclusion pour le dépistage du CCU causé par des virus du papillome humain à haut risque. Les personnes qui ne souhaitent pas dévoiler si elles sont actives sexuellement ou non demeurent admissibles au dépistage si elles satisfont les autres critères. Se référer à la fiche Infections transmissibles sexuellement et par le sang chez les adultes (ITSS) pour connaître les indications de dépistage pour d’autres ITSS.
Recommandations
Dépistage du cancer du col de l’utérus :
- Si le test de détection du virus du papillome humain (test VPH) n’est pas disponible dans votre région ou votre établissement
, offrir le dépistage par test Pap tous les deux ou trois ans après le dernier test Pap négatif. Si le test VPH devient disponible dans votre région ou votre établissement, consulter la fiche Dépistage du cancer du col de l’utérus par test VPH.
- Accompagner la personne dans une prise de décision partagée
concernant sa participation ou non au dépistage.
- Si la personne présente des symptômes ou des signes non spécifiques qui peuvent suggérer un cancer du col de l’utérus, comme des saignements post-ménopause, intermenstruels inexpliqués ou post-coïtaux récurrents et persistants, des douleurs inexpliquées et persistantes lors de relations sexuelles ou des pertes vaginales inhabituelles et persistantes, offrir tout de même le dépistage mais, sans attendre le résultat du dépistage, entreprendre immédiatement l’investigation du problème ou orienter la personne vers un clinicien habilité.
Prévention primaire du cancer du col de l’utérus :
- Proposer les vaccins contre les virus du papillome humain (VPH) si la personne n’a pas été adéquatement vaccinée
.
- Documenter le statut tabagique, recommander l’arrêt aux personnes qui fument et leur offrir un counseling et une pharmacothérapie (voir la fiche Tabagisme et vapotage chez les adultes).
- Documenter les facteurs de risque liés à l’histoire sexuelle de la personne (par exemple, âgée de moins de 16 ans lors des premières relations sexuelles, multiples partenaires, usage déficient du condom, parité élevée) et offrir un counseling préventif
pour l’adoption et le maintien de comportements sécuritaires (voir la fiche Infections transmissibles sexuellement et par le sang chez les adultes).
Pour en savoir plus
- Dépistage du cancer du col de l’utérus
Ministère de la Santé et des Services sociaux (MSSS) - Lignes directrices sur le dépistage du cancer du col utérin au Québec
Institut national de santé publique du Québec (INSPQ)
Information pour la population
- Cancer du col de l’utérus
Québec.ca
Dernière mise à jour : 22 juillet 2025
Population cible
- Personnes de sexe masculin à la naissance âgées de 65 à 80 ans, avec ou sans histoire tabagique
Recommandations
Dépistage
- Dépister une seule fois par échographie abdominale, à la suite d’une prise de décision partagée
 (recommandation faible).
(recommandation faible). - Ne pas dépister les hommes âgés de plus de 80 ans (recommandation faible).
- Ne pas dépister les femmes, quel que soit leur âge (recommandation forte).
- Prendre en compte les facteurs suivants dans la décision de dépister ou non l’AAA :
- Le statut de fumeur actuel ou d’ancien fumeur, qui augmente le risque d’AAA. Toutefois, les recommandations canadiennes et américaines divergent concernant un dépistage systématique en fonction du tabagisme ;
- Des antécédents familiaux d’AAA qui augmentent le risque ;
- Des comorbidités (p. ex. : hypertension, diabète, maladie pulmonaire obstructive chronique) qui augmentent le risque des procédures pour réparer l’AAA.
Prévention :
- Évaluer le risque cardiovasculaire global (voir fiche Dyslipidémie et statines) pour estimer le niveau de risque et identifier les interventions possibles sur les facteurs de risque, incluant la prescription d’une statine en prévention primaire :
- Recommander l’arrêt du tabagisme (voir fiche Tabagisme et vapotage chez les adultes) et offrir ou référer pour un counseling et une pharmacothérapie ;
- Optimiser le contrôle de la pression artérielle (voir fiche Hypertension artérielle chez les adultes), du diabète de type 2 et de l’excès de poids (voir fiche Obésité chez les adultes) ;
- Offrir ou référer à des ressources pour une alimentation saine et une activité physique régulière.
Pour en savoir plus
- Anévrisme de l’aorte abdominale
Groupe d’étude canadien sur les soins de santé préventifs - Abdominal Aortic Aneurysm: Screening
(en anglais seulement)
U.S. Preventive Services Task Force
Information pour la population
- Dépistage de l’anévrisme de l’aorte abdominale
Québec.ca - Outil pour le patient – Bénéfices c. inconvénients

Groupe d’étude canadien sur les soins de santé préventifs
Dernière mise à jour : 18 septembre 2025
Population cible
Tous les adultes de 18 ans et plus
Recommandations
- Recommander l’hygiène quotidienne de la bouche :
- Pour tous les adultes avec des dents naturelles :
- Brosser les dents au moins 2 fois par jour ;
- Brosser durant 2 minutes ;
- Utiliser un dentifrice fluoré ;
- Utiliser la quantité de dentifrice correspondant à 0,5 – 1 cm ;

- Cracher les surplus de dentifrice, mais ne pas rincer la bouche après le brossage. Cela permet au fluorure du dentifrice de continuer à protéger les dents contre la carie ;
- Brosser la langue de l'arrière vers l'avant ;
- Passer la soie dentaire (ou la brosse interdentaire) 1 fois par jour si les dents se touchent.
- Pour les adultes qui indiquent souffrir de sécheresse buccale (xérostomie) :
- Si présence de dents naturelles : recommander un dentifrice à haute teneur en fluorure (5 000 ppm), car la xérostomie augmente le risque de caries ;
- Certains médicaments causent de la sécheresse buccale, vérifier si une modification de dosage ou une substitution est possible ;
- Recommander de boire de petites gorgées d’eau ou de sucer des cubes de glace fréquemment ;
- Proposer un substitut de salive sous la forme d’un gel ou d’un vaporisateur ;
- Recommander de mâcher de la gomme sans sucre pour stimuler la production de salive (idéalement, de la gomme au xylitol) ;
- Recommander l’application fréquente d’un baume à lèvres, préférablement à base d’eau ;
- Recommander de cesser de fumer, de ne pas boire de boissons avec de la caféine ou de l’alcool et d’éviter de boire des jus d’agrumes ;
- Recommander d’éviter les rince-bouches avec alcool.
- Pour les adultes en perte d'autonomie :
- Si présence de dents naturelles : recommander un dentifrice à haute teneur en fluorure (5 000 ppm), car cette clientèle est à risque de carie ;
- La brosse à dents électrique peut prolonger l’autonomie d’une personne à se brosser les dents ;
- Un proche aidant doit s’assurer qu’au moins 2 brossages de dents par jour sont réalisés.
- Pour les adultes qui portent des prothèses dentaires :
- Brosser les gencives et la langue 2 fois par jour avec une brosse à dents à poils souples trempée dans un rince-bouche antiseptique sans alcool ;
- Brosser les prothèses dentaires (dentiers ou partiels) avec une brosse et un nettoyant à prothèses ou un savon doux. Rincer abondamment les prothèses dentaires et la brosse à prothèses avec de l’eau ;
- La nuit, retirer les prothèses dentaires et les déposer dans un contenant rempli d'eau.
- Pour tous les adultes avec des dents naturelles :
- Recommander l’examen chez le dentiste
au moins une fois par année ou selon la recommandation du dentiste.
- Recommander l’adoption de saines habitudes alimentaires
afin de prévenir la carie.
- Recommander de faire de l’eau sa boisson de choix
.
- Offrir un counseling sur l'abandon du tabagisme (voir la fiche Tabagisme chez les adultes
), en lien avec ses effets néfastes sur la santé buccodentaire.
Pour en savoir plus
- Activités et services offerts en santé dentaire publique pour les aînés
Ministère de la Santé et des Services sociaux (MSSS)
Information à la population
- Fiches d’hygiène de la bouche :
- Fiche : Bouche propre et en santé – Enfant de 7 ans et plus, adolescent et adulte
- Fiche : Bouche propre et en santé – Prothèse dentaire (dentier et partiel)
- Fiche : Bouche propre et en santé – Prothèse dentaire fixe sur implants
- Fiche : Bouche propre et en santé – Prothèse dentaire amovible sur implants
- Fiche : Bouche propre et en santé – Enfant de 7 ans et plus, adolescent et adulte
- Trouver les programmes gouvernementaux et autres solutions d’accès aux soins buccodentaires
Ordre des dentistes du Québec – Dentaccès - Trouver un dentiste
Ordre des dentistes du Québec - Prévenir la carie dentaire
Québec.ca - Assurance maladie – Services dentaires couverts
Régie de l’assurance maladie du Québec
Dernière mise à jour : 7 février 2025
Population cible
Tous les adultes de 18 ans et plus.
Recommandations
Offrir un counseling aux adultes, particulièrement aux 18 à 24 ans, pour minimiser les risques associés aux rayonnements ultraviolets (UV) artificiels et naturels.
En ce qui concerne les rayonnements ultraviolets artificiels :
- Recommander d’éviter tout bronzage artificiel puisqu’il n’y a pas de durée, d’intervalle ou de distance d’exposition sécuritaire.
- Informer sur les risques associés au bronzage artificiel :
- toute exposition aux appareils de bronzage est cancérigène ;
- risques de brûlures, vieillissement accéléré de la peau, d’inflammation oculaire, d’affaiblissement du système immunitaire et de cancers de la peau non mélaniques ;
- augmentation du risque de mélanome, et ce, quel que soit le type de peau, particulièrement en cas d’exposition précoce ou prolongée.
- Démystifier les effets bénéfiques du bronzage artificiel :
- Le bronzage n’est pas un signe de santé, mais de dommage à la peau.
- Il ne protège pas contre les effets nocifs du soleil, ni contre les coups de soleil.
- Les appareils de bronzage ne devraient pas être utilisés comme source de vitamine D.
- Sous la supervision d’un clinicien qualifié, le bronzage artificiel peut contribuer au traitement de certaines maladies, mais il ne permet pas de traiter le trouble affectif saisonnier.
En ce qui concerne les rayonnements ultraviolets naturels :
- Rappeler que les personnes avec les prédispositions physiques suivantes sont plus à risque de développer des maladies de la peau et de l’œil, incluant des cancers :
- une pigmentation claire de la peau ;
- des taches de rousseur ;
- une peau qui rougit rapidement au soleil ;
- des cheveux roux ou blonds ;
- des yeux bleus, verts ou gris.
- Même chez les personnes à la peau foncée, l’usage de crème solaire est recommandé afin d’éviter une pigmentation anormale.
- Rappeler que les nuages et l’eau ne bloquent qu’une partie des rayons ultraviolets. Ceux-ci sont réfléchis par la neige, le sable et l’eau, ce qui augmente l’exposition.
- Déconseiller les séances de bronzage au soleil.
- Conseiller de limiter l’exposition au soleil entre 11 h et 15 h.
- Recommander de vérifier l’indice UV à l’aide de l’application Sunsmart Global UV
de l’Organisation mondiale de la Santé (OMS) pour planifier les sorties à l’extérieur. Conseiller d’appliquer de la crème solaire dès que l’indice UV est supérieur à 3.
- Recommander d’utiliser d’abord des méthodes physiques contre les rayonnements UV, par exemple :
- se tenir à l’ombre ou sous un parasol ;
- porter un chapeau à large bord ;
- porter un chandail-maillot à manches longues ;
- porter des vêtements pâles et longs ;
- porter des lunettes solaires ayant la mention « 100 % Protection UV » ou encore « UV 400 ».
- Recommander d’appliquer généreusement une crème solaire ayant un facteur de protection solaire (FPS) d’au moins 30 et résistante à l’eau, approuvée par l’Association canadienne de dermatologie
, 30 minutes avant l’exposition. Pour un adulte, recommander une quantité correspondant à 1 cuillère à thé pour couvrir le visage et le cou et de 2 à 3 cuillères à soupe pour le reste du corps. Il est conseillé de réappliquer toutes les 2 heures, ou après chaque baignade ou activité physique intense, en complément des méthodes physiques.
- Conseiller de tester d’abord la crème solaire sur une petite surface de la peau de l’intérieur de l’avant-bras en suivant le délai recommandé selon les instructions du produit, lors de la première application, afin de prévenir une réaction allergique possible.
- Conseiller de consulter une pharmacienne ou un pharmacien concernant l’usage de médicaments ou de cosmétiques pouvant avoir un effet photosensibilisant
.
Pour en savoir plus
- Cancer de la peau avec présence de mélanome
Santé Canada - Mélanome
— Ligne directrice
Groupe d’étude canadien sur les soins de santé préventifs - Skin Cancer Prevention: Behavioral Counseling
(en anglais seulement)
United States Preventive Services Task Force - Common Moles, Dysplastic Nevi, and Risk of Melanoma
(en anglais seulement)
National Cancer Institute - Loi visant à prévenir les cancers de la peau causés par le bronzage
artificiel
Légis Québec - Limiter l’usage des appareils de bronzage artificiel pour prévenir les cancers de la peau
Organisation mondiale de la Santé - Les écrans solaires
 — Ce qu’il faut savoir pour choisir un produit sûr et efficace
— Ce qu’il faut savoir pour choisir un produit sûr et efficace
Association canadienne de dermatologie
Information pour la population
- Se protéger du soleil et des rayons UV
Québec.ca - Bronzage
Québec.ca - Les écrans solaires
Santé Canada - Indice UV et protection solaire
Environnement et Changement climatique Canada
Dernière mise à jour : 30 mai 2025
Population cible
- Hommes âgés de 55 à 69 ans qui ne sont pas à risque élevé (sans histoire familiale de cancer de la prostate ou d’ascendance afro-américaine par exemple)
Recommandations
Il n’est pas recommandé d’offrir le dépistage systématique. Offrir le dosage sanguin de l’antigène prostatique spécifique (APS) uniquement aux hommes qui en font la demande après une décision éclairée , s’ils satisfont à toutes les conditions suivantes :
- être âgés de 55 à 69 ans;
- avoir une espérance de vie de plus de 10 ans;
- maintenir le désir d’avoir le test après avoir reçu l’information sur les avantages et les risques.
Dans le but de prévenir le cancer de la prostate, recommander l’atteinte ou le maintien d’un poids santé (voir la fiche Obésité chez les adultes).
Pour en savoir plus
- Avis - Utilisation du dosage de l’antigène prostatique spécifique (APS) pour le dépistage du cancer de la prostate au Québec

Consulter les recommandations aux pages 92 et 93 de l’avis.
Institut national d’excellence en santé et services sociaux (INESSS) - Outil pour faciliter la discussion sur les recommandations de l’INESSS sur le dépistage du cancer de la prostate par dosage de l’antigène prostatique spécifique (APS) à l’intention des professionnels de la santé

INESSS - Cancer de la prostate
Groupe d’étude canadien sur les soins de santé préventif (GÉCSSP) - Prostate cancer
(en anglais)
World Cancer Research Fund/American Institute for Cancer Research
Information pour la population
Dernière mise à jour : 5 mars 2025
Les cliniciens sont encouragés à promouvoir une saine alimentation et un mode de vie physiquement actif auprès de tous les adultes :
- Adultes (18 à 64 ans) : activité physique
, alimentation
- Adultes âgés (65 ans et plus) : activité physique
, alimentation

 Tabagisme et vapotage durant la grossesse et l’allaitement
Tabagisme et vapotage durant la grossesse et l’allaitement  Allaitement
Allaitement  Consommation d'alcool et trouble de l'usage de l'alcool durant la grossesse et l'allaitement
Consommation d'alcool et trouble de l'usage de l'alcool durant la grossesse et l'allaitement  Infections transmissibles sexuellement et par le sang (ITSS) durant la grossesse
Infections transmissibles sexuellement et par le sang (ITSS) durant la grossesse  Obésité en périnatalité
Obésité en périnatalité  Immunisation en périnatalité
Immunisation en périnatalité  Santé buccodentaire en périnatalité
Santé buccodentaire en périnatalité  Acide folique et multivitamines en périnatalité
Acide folique et multivitamines en périnatalité  Dépistage sanguin chez les nouveau-nés
Dépistage sanguin chez les nouveau-nés  Dépistage de la surdité chez les nouveau-nés
Dépistage de la surdité chez les nouveau-nés  Protection contre le rayonnement ultraviolet (UV) en périnatalité
Protection contre le rayonnement ultraviolet (UV) en périnatalité  Chimioprophylaxie de la conjonctivite néonatale
Chimioprophylaxie de la conjonctivite néonatale  Alimentation et activité physique en périnatalité
Alimentation et activité physique en périnatalité  Hypertension artérielle (HTA) chez les adultes
Hypertension artérielle (HTA) chez les adultes  Diabète de type 2 chez les adultes : dépistage et prévention
Diabète de type 2 chez les adultes : dépistage et prévention  Dépistage du cancer du poumon
Dépistage du cancer du poumon  Fractures de fragilisation : dépistage du risque et prévention
Fractures de fragilisation : dépistage du risque et prévention